

Lp(a) es una glicoproteína protrombótica única y grande llamada Apo(a), unida a ApoB.
Los niveles de Lp(a) están determinados por variantes genéticas: el número de copias en el dominio kringle IV tipo 2 (KIV-2) de la Apo(a) es variable y se correlaciona inversamente con las concentraciones de Lp(a).1
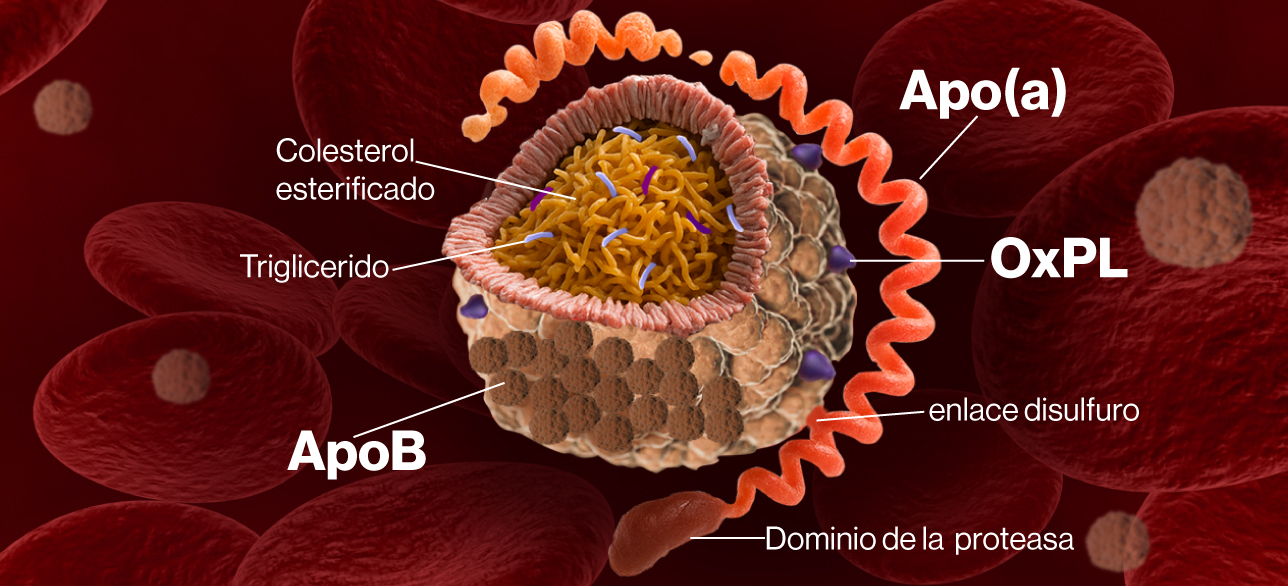
Lp(a) pertenece a la familia de las lipoproteínas que contienen Apolipoproteína B (ApoB), pero posee una estructura única que le confiere propiedades fisiopatológicas diferentes al c-LDL.1
Es una partícula lipídica natural en la sangre, cuya concentración depende en gran medida de la genética. Aunque todos tenemos Lp(a), niveles elevados pueden aumentar el riesgo de enfermedad cardiovascular.1
Es importante saber que si existe Lp(a) elevada se incrementa de forma independiente el riesgo de enfermedad cardiovascular.1
* ECVA prematura: cualquier evento de ECVA que ocurre en hombres <55 años y mujeres <65 años.
Lp(a) elevada es 6 veces más aterogénica que el colesterol de lipoproteínas de baja densidad alto5
Los niveles elevados de Lp(a) en la sangre pueden causar la acumulación de un depósito de grasa en las arterias llamado placas, que se sabe que es una causa subyacente de la ECV6. Si una placa se rompe, puede causar un evento cardiovascular como un infarto de miocardio o un accidente cerebrovascular isquémico.7
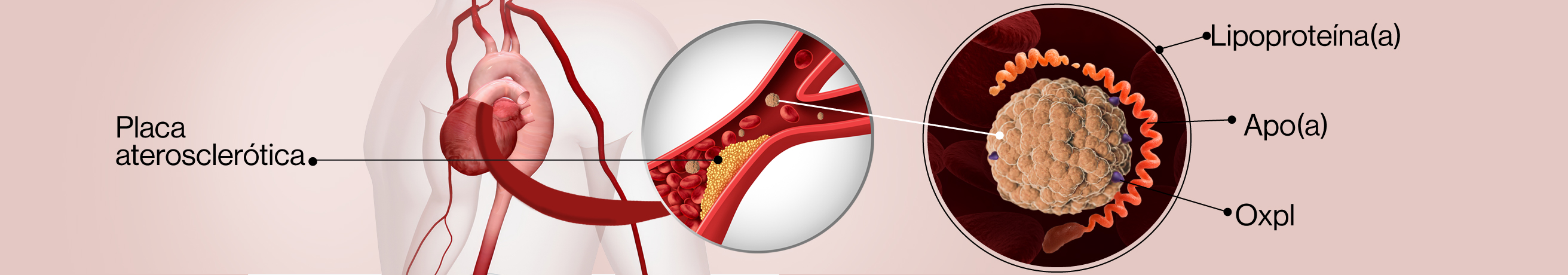



La prueba de Lp(a) puede ayudar a mejorar la predicción del riesgo de enfermedad cardiovascular y los resultados del paciente8
¿Cómo se analizan los niveles de Lp(a)?
Saber si una persona tiene niveles elevados de Lp(a) es necesario para comprender completamente su riesgo general de eventos cardiovasculares y para tomar las decisiones mejor informadas con ella sobre su atención médica general.8
La Actualización 2024 del NLA Scientific Statement recomienda medir Lp(a) al menos una vez en la vida de todo adulto, mediante un análisis de sangre de rutina sin ayuno como parte de los controles generales de salud cardíaca.9
Los niveles de Lp(a) en la sangre se consideran de bajo riesgo si son inferiores a 30 mg/dL o 75 nmol/L y los niveles superiores a 50 mg/dL o 125 nmol/L se consideran elevados.7,10

Un resultado elevado de Lp(a) brinda la oportunidad de monitorear, identificar e iniciar o intensificar el manejo de otros factores de riesgo cardiovascular:11,12
- Los niveles de Lp(a) no se ven influenciados por la dieta o el estilo de vida;8,13 más bien, generalmente se establecen a los 5 años de edad y se mantienen relativamente constantes a lo largo del tiempo.10
- Las pruebas de Lp(a) son necesarias para una evaluación completa del riesgo cardiovascular y pueden ayudar a informar el manejo cardiovascular de por vida, incluida la intensificación temprana de las terapias que reducen el colesterol de lipoproteínas de baja densidad y las alteraciones en el estilo de vida del paciente.2

Los niveles de Lp(a) pueden ayudar a predecir la progresión acelerada de las placas de baja atenuación y los eventos cardiovasculares mayores6
- La Lp(a) elevada se asocia con características de placa de mayor riesgo, que incluyen hemorragia intraplaca, núcleos necróticos ricos en lípidos y capas fibrosas delgadas, que a menudo pueden sufrir roturas y cicatrizaciones silenciosas repetidas.6
- En pacientes con eventos cardiovasculares recientes o agudos, los niveles de Lp(a) son pronósticos de eventos futuros.14
- Para los pacientes que han sufrido un accidente cerebrovascular isquémico, la Lp(a) elevada duplica con creces el riesgo de un evento vascular recurrente en un plazo de 12 meses.15
El riesgo cardiovascular puede ser subestimado sustancialmente si los niveles de Lp(a) están elevados pero no se toman en cuenta7
¿A quién debe realizarse la prueba?

Pacientes con eventos cardiovasculares prematuros16
Infarto de miocardio, accidente cerebrovascular isquémico o enfermedad arterial periférica ocurridos antes de los 55 años en hombres o de los 65 años en mujeres.16
La Lp(a) elevada se asocia de forma independiente con cardiopatía coronaria prematura y progresiva en pacientes jóvenes y de mediana edad.16

Pacientes con eventos cardiovasculares recurrentes (múltiples)17
Aquellos que han presentado más de un evento cardiovascular o han requerido revascularización.17
Los pacientes con antecedentes personales o familiares de enfermedad cardiovascular prematura y aquellos con hipercolesterolemia familiar (HeFH) u otras dislipidemias genéticas presentan un riesgo cardiovascular elevado, incluso bajo tratamiento óptimo.17
Una Lp(a) elevada se asocia con mayor riesgo de recurrencia y progresión de la enfermedad cardiovascular.17

Pacientes con eventos cardiovasculares recientes (≤12 meses)14
En casos de eventos recientes o agudos, la Lp(a) tiene valor pronóstico de eventos futuros.14
Aunque no hay tratamientos específicos disponibles, la prueba de Lp(a) sigue siendo fundamental para comprender completamente el riesgo cardiovascular general de una persona, con qué precisión se la debe monitorear y con qué intensidad se deben controlar otros factores de riesgo modificables, como el colesterol y la hipertensión.7
El riesgo cardiovascular puede ser subestimado sustancialmente si los niveles de Lp(a) están elevados pero no se toman en cuenta18

Dieta
Comer balanceado: más frutas, verduras y grasas saludables para cuidar el corazón.19

Mejora del sueño
Dormir bien ayuda a regular el cuerpo y proteger la salud cardiovascular.20

Control del peso
Mantener un peso saludable reduce el riesgo de enfermedades del corazón.20

Evitar la nicotina
Dejarla mejora la circulación y cuida las arterias.20

Actividad física
Moverse al menos 30 minutos al día para fortalecer el corazón.20

Checar la presión arterial
Revisar regularmente para mantenerla bajo control.20

Checar los niveles de glucosa
Monitorearla previene riesgos metabólicos.20

Bajar los niveles de colesterol LDL
Seguir las indicaciones médicas para mantenerlo en rango.20
Generar acciones a tiempo es importante, para evaluar la salud cardiovascular de los pacientes8
Manténgase un paso adelante en la atención cardiovascular Inicie de forma proactiva la determinación de Lp(a) en sus pacientes de Lp(a) en sus pacientes
Lp(a): Lipoproteína A.
c-LDL: Colesterol de lipoproteínas de baja densidad.
ECVA: Enfermedad Cardiovascular Aterosclerótica.
ECV: Enfermedad Cardiovascular.
Referencias
1. Reyes-Soffer G, Ginsberg HN, Berglund L, Duell PB, Heffron SP, Kamstrup PR, et al.Lipoprotein(a): A genetically determined, causal, and prevalent risk factor for atherosclerotic cardiovascular disease: A scientific statement from the American Heart Association. Arterioscler Thromb Vasc Biol. 2022;42(1):e48–60.doi:10.1161/ATV.0000000000000147 Disponible en: https://www.ahajournals.org/doi/pdf/10.1161/ATV.0000000000000147 (PubMed)
2. Wilson DP, Jacobson TA, Jones PH, Koschinsky ML, McNeal CJ, Nordestgaard BG, et al. Use of lipoprotein(a) in clinical practice: A biomarker whose time has come. A scientific statement from the National Lipid Association. J Clin Lipidol. 2022;16(5):e77–95. doi:10.1016/j.jacl.2022.08.007 Disponible en: https://www.cardioaragon.com/wp-content/uploads/Use-of-Lipoproteina-in-clinical-practice.Journal-of-Clinical-Lipidology.2022.pdf (PubMed)
3. Nissen SE, Wolski K, Cho L, Nicholls SJ, Kastelein J, Leitersdorf E, et al. Lipoprotein(a) levels in a global population with established atherosclerotic cardiovascular disease. Open Heart. 2022;9(2):e002060. doi:10.1136/openhrt-2022-002060 Disponible en: https://openheart.bmj.- com/content/openhrt/9/2/e002060.full.pdf (openheart.bmj.com)
4. Altmann C, Burlacu NA, Preuss T, Hlousek A, Eddicks S, et al. Prevalence of elevated lipoprotein(a) in cardiac rehabilitation patients—results from a large-scale multicentre registry in Germany. Clin Res Cardiol. 2024;[Epub ahead of print]. doi:10.1007/s00392-024-02427-0 Disponible en: https://link.springer.com/content/pdf/10.1007/s00392-024-02427-0.pdf (PubMed)
5. Björnson E, Adiels M, Taskinen MR, Burgess S, Chapman MJ, Packard CJ, et al. Lipoprotein(a) is markedly more atherogenic than LDL: An apolipoprotein B-based genetic analysis. J Am Coll Cardiol. 2024 Jan 23;83(3):385–95. doi:10.1016/j.jacc.2023.10.039 Disponible en: https://pubmed.ncbi.nlm.nih.gov/38233012/ (desde ahí se accede al PDF de forma directa). (PubMed)
6. Kaiser Y, Daghem M, Tzolos E, Meah MN, Doris MK, Moss AJ, et al. Association of lipoprotein(a) with atherosclerotic plaque progression. J Am Coll Cardiol. 2022 Jan 25;79(3):223–33. doi:10.1016/j.jacc.2021.10.044 Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC8784819/ (con enlace directo al PDF en la misma página). (PubMed)
7. Kronenberg F, Mora S, Stroes ESG, Ference BA, Arsenault BJ, Berglund L, et al. Lipoprotein(a) in atherosclerotic cardiovascular disease and aortic stenosis: a European Atherosclerosis Society consensus statement. Eur Heart J. 2022;43(39):3925-3946. doi:10.1093/eurheartj/ehac361. URL: [https://doi.org/10.1093/eurheartj/ehac361](https://doi.org/10.1093/eurheartj/ehac361)
8. Willeit P, Kiechl S, Kronenberg F, Witztum JL, Santer P, Mayr M, et al. Discrimination and net reclassification of cardiovascular risk with lipoprotein(a): prospective 15-year outcomes in the Bruneck Study. J Am Coll Cardiol. 2014;64(9):851-860. doi:10.1016/j.jacc.2014.03.061. URL: [https://doi.org/10.1016/j.jacc.2014.03.061](https://doi.org/10.1016/j.jacc.2014.03.061)
9. Koschinsky ML, Ballantyne CM, Jacobson TA, Michos ED, Safarova MS, Soffer DE, et al. A focused update to the 2019 NLA scientific statement on use of lipoprotein(a) in clinical practice. J Clin Lipidol. 2024;S1933-2874(24)00033-3. doi:10.1016/j.jacl.2024.03.001. URL: [https://doi.org/10.1016/j.jacl.2024.03.001](https://doi.org/10.1016/j.jacl.2024.03.001)
10. Ghose T. Lipoprotein a – Lp(a). Indian Heart J. 2024;76(Suppl 1):S117-S120. doi:10.1016/j.ihj.2023.12.010.URL: [https://doi.org/10.1016/j.ihj.2023.12.010](https://doi.org/10.1016/j.ihj.2023.12.010)
11. Thanassoulis G. Screening for high lipoprotein(a): the time is now. Circulation. 2019;139(12):1493-1496. doi:10.1161/CIRCULATIONAHA.119.038989.URL: [https://doi.org/10.1161/CIRCULATIONAHA.119.038989](https://doi.org/10.1161/CIRCULATIONAHA.119.038989)
12. Virani SS, Koschinsky ML, Maher L, Mehta A, Orringer CE, Santos RD, et al. Global think tank on the clinical considerations and management of lipoprotein(a): the top questions and answers regarding what clinicians need to know. Prog Cardiovasc Dis. 2022;73:32-40. doi:10.1016/j.pcad.2022.01.002.URL:[https://doi.org/10.1016/j.pcad.2022.01.002](https://doi.org/10.1016/j.pcad.2022.01.002)
13. Kronenberg F, Mora S, Stroes ESG, Ference BA, Arsenault BJ, Berglund L, et al. Frequent questions and responses on the 2022 lipoprotein(a) consensus statement of the European Atherosclerosis Society. Atherosclerosis. 2023;374:107-120. doi:10.1016/j.atherosclerosis.2023.04.012. URL: [https://doi.org/10.1016/j.atherosclerosis.2023.04.012](https://doi.org/10.1016/j.atherosclerosis.2023.04.012)
14. Bittner VA, Szarek M, Aylward PE, Bhatt DL, Diaz R, Edelberg JM, et al. Effect of alirocumab on lipoprotein(a) and cardiovascular risk after acute coronary syndrome. J Am Coll Cardiol. 2020;75(2):133-144. doi:10.1016/j.jacc.2019.10.057.URL:[https://doi.org/10.1016/j.jacc.2019.10.057](https://doi.org/10.1016/j.jacc.2019.10.057)
15. Xu R, Wang Z, Dong J, Yu M, Zhou Y. Lipoprotein(a) and panvascular disease. Lipids Health Dis. 2025;24(1):186. doi:10.1186/s12944-025-02600-y. URL: [https://doi.org/10.1186/s12944-025-02600-y](https://doi.org/10.1186/s12944-025-02600-y) ([PubMed][1])
16. Jubran A, Zetser A, Zafrir B. Lipoprotein(a) screening in young and middle-aged patients presenting with acute coronary syndrome. Cardiol J. 2019;26(5):511-518. doi:10.5603/CJ.a2018.0106. URL: [https://doi.org/10.5603/CJ.a2018.0106](https://doi.org/10.5603/CJ.a2018.0106) ([cris.technion.ac.il][2])
17. Welsh P, Al Zabiby A, Byrne H, Benbow HR, Itani T, Farries G, et al. Elevated lipoprotein(a) increases risk of subsequent major adverse cardiovascular events (MACE) and coronary revascularisation in incident ASCVD patients: a cohort study from the UK Biobank. Atherosclerosis. 2024;389:117437. doi:10.1016/j.atherosclerosis.2023.117437. URL: [https://doi.org/10.1016/j.atherosclerosis.2023.117437](https://doi.org/10.1016/j.atherosclerosis.2023.117437) ([PubMed][3])
18. Reyes-Soffer G, Yeang C, Michos ED, Boatwright W, Ballantyne CM. High lipoprotein(a): actionable strategies for risk assessment and mitigation. Am J Prev Cardiol. 2024;18:100651. doi:10.1016/j.ajpc.2024.100651. URL: [https://doi.org/10.1016/j.ajpc.2024.100651](https://doi.org/10.1016/j.ajpc.2024.100651) ([pure.johnshopkins.edu][4])
19. Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020;41(1):111-188.
20. Benjamin EJ, Muntner P, Alonso A, Bittencourt MS, Callaway CW, Carson AP, et al. Heart disease and stroke statistics—2019 update: a report from the American Heart Association. Circulation. 2019;139(10):e56-e528. doi:10.1161/CIR.0000000000000659. URL: https://doi.org/10.1161/CIR.0000000000000659








