

Guía para la reducción y manejo de niveles del c-LDL
Las pautas priorizan la reducción de los niveles de c-LDL1
Las guías de prevención de enfermedades CV en todo el mundo enfatizan la importancia de reducir los niveles de colesterol de lipoproteínas de baja densidad (c-LDL). La reducción a largo plazo es un objetivo terapéutico clave, y se recomienda una terapia complementaria a las estatinas cuando sea necesario.1
Las directrices de la Sociedad Europea de Cardiología y la Sociedad Europea de Aterosclerosis establecen:2
Los pacientes de alto riesgo necesitan reducir los niveles de c-LDL en al menos un 50% a menos de 70 mg/dL.2
Los pacientes de muy alto riesgo necesitan reducir los niveles de c-LDL en al menos un 50% a menos de 55 mg/dL.2
Los pacientes con ECVA con un segundo evento vascular dentro de los 2 años (no necesariamente del mismo tipo que el primer evento) necesitan reducir los niveles de c-LDL en al menos un 50% a menos de 40mg/dL.2
Las pautas recomiendan la terapia combinada cuando sea necesario.2
La ESC recomienda una estatina de alta intensidad hasta la dosis más alta tolerada para alcanzar las metas objetivo de c-LDL. Sin embargo, algunos pacientes no logran esto con la monoterapia con estatinas, momento en el cual se escala el tratamiento.2
Las últimas guías europeas recomiendan terapias complementarias además de las estatinas para ayudar a los pacientes a alcanzar sus metas control de c-LDL lo antes posible.2 La terapia de reducción de lípidos debe convertirse en el estándar de atención para abordar el c-LDL elevado.3
Lograr que los pacientes alcancen sus objetivos de c-LDL y mantenerlos allí puede ser difícil. 4
Los pacientes luchan por alcanzar sus objetivos por múltiples razones:

Eficacia insuficiente de las opciones de tratamiento disponibles
A pesar de que el 94% de los pacientes con ECVA están en tratamiento con estatinas, aproximadamente el 80% no alcanza los objetivos de c-LDL.5
Fatiga de la terapia (especialmente para pacientes comórbidos)
El 50% de los nuevos usuarios de estatinas pueden suspender o tener interrupciones en su tratamiento con estatinas.6

Mala adherencia
Los pacientes pueden sentir que la falta de síntomas asociados con el c-LDL alto significa que pueden dejar de tomar sus estatinas.7 Los efectos secundarios y los problemas de tolerabilidad, como el dolor muscular, también representan una proporción significativa de pacientes que deciden dejar de tomar estatinas.7
La adherencia subóptima al tratamiento da como resultado una mayor variabilidad de c-LDL y una mayor exposición promedio de c-LDL.8
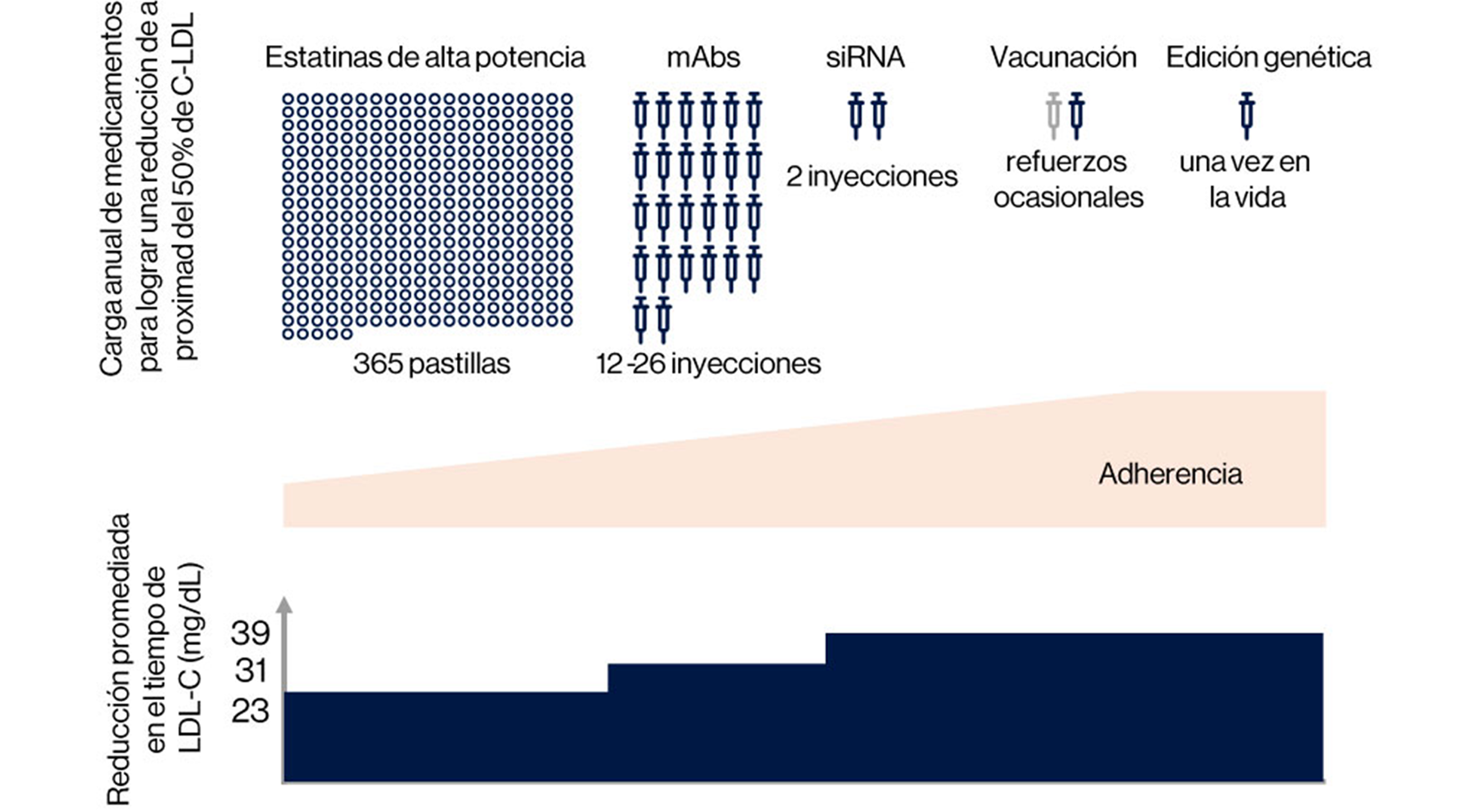
Adaptado de: Brandts J, et al. Circulation. 2020;141(11):873-876
Existe la necesidad de nuevas estrategias de tratamiento que tengan en cuenta los desafíos de los pacientes del mundo real.
Las brechas en el tratamiento permiten que aumenten los niveles de c-LDL, lo que da como resultado una mayor exposición a largo plazo y un mayor riesgo de eventos cardiovasculares a lo largo de la vida.8
Evidencia significativa respalda un cambio hacia la reducción de c-LDL antes, utilizando estrategias que consideran los desafíos y comportamientos de los pacientes para reducir su riesgo a largo plazo.8
Sin embargo, esto probablemente requerirá tratamientos con dosis más convenientes que respalden reducciones sostenidas de c-LDL mucho más allá de las visitas clínicas, sin imponer una carga adicional a los pacientes.8
La conveniencia en la dosificación y la administración es clave para ayudar a los pacientes a controlar su ECVA, especialmente para aquellos pacientes que tienen que lidiar con muchos medicamentos para múltiples afecciones.8
Cuando se tiene en cuenta la adherencia, los enfoques terapéuticos tienen un impacto diferente en la reducción del riesgo.8
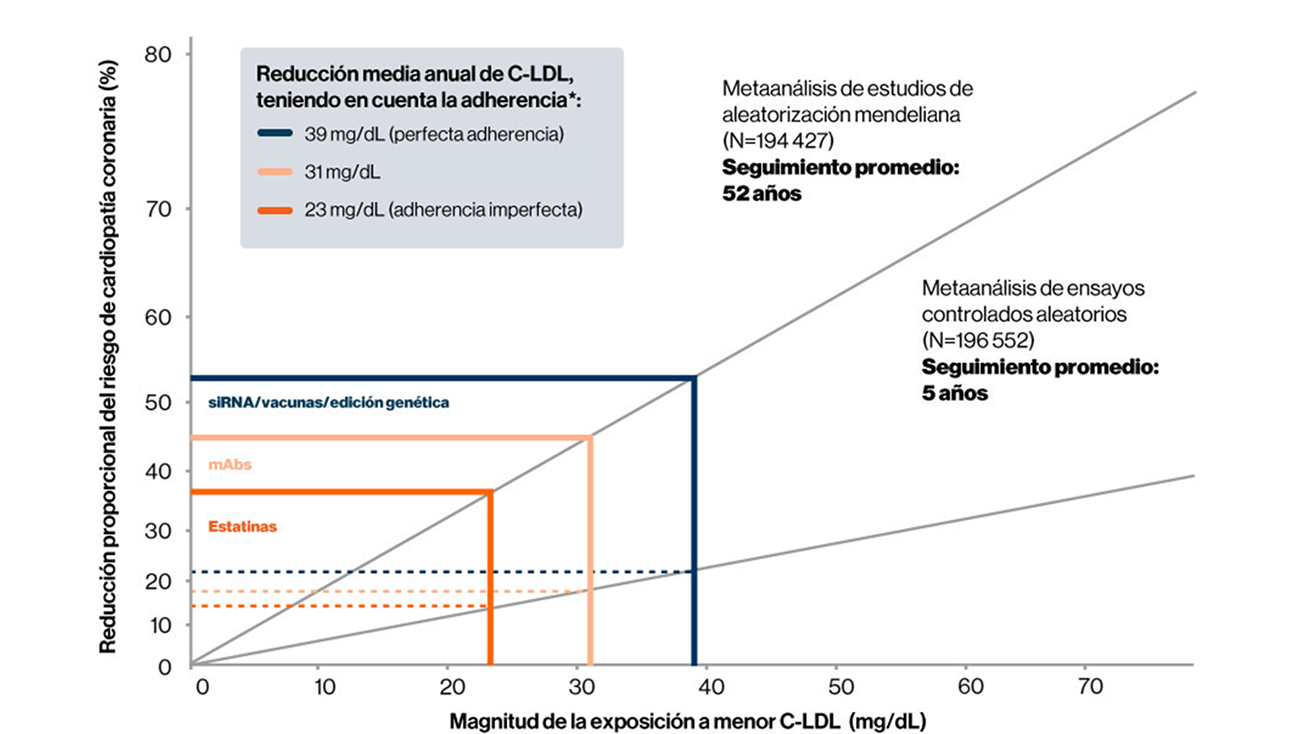
Figura adaptada de Bandts J, et al, Circulation. 2020;141:873-876
*Este gráfico muestra la relación logarítmica lineal entre las diferencias absolutas en la exposición de c-LDL a partir de diferentes enfoques terapéuticos (después de tener en cuenta la adherencia) y la reducción del riesgo relativo de enfermedad cardíaca durante 5 y 52 años (población general). El impacto de la duración de la exposición en la reducción del riesgo relativo se indica con líneas discontinuas horizontales para una duración de exposición de 5 años y con líneas continuas horizontales para 52 años. El gráfico muestra el impacto potencial de una reducción promedio anual de c-LDL de 39 mg/dL con adherencia perfecta (ARNip, vacunas, edición de genes), el impacto potencial de una reducción promedio anual de c-LDL de 31 mg/dL para anticuerpos monoclonales (mAbs) con adherencia imperfecta, y el impacto potencial de una reducción promedio anual de c-LDL de 23 mg/dL con estatinas.8
c-LDL: Colesterol de baja densidad
CV: Cardiovascular
ECVA: Enfermedad Cardiovascular Aterosclerótica
Referencias
Grundy SM, Stone NJ, Bailey AL, Beam C, Birtcher KK, Blumenthal RS, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Blood Cholesterol: Executive Summary. J Am Coll Cardiol. 2019;73(24):3168-3209. doi:10.1016/j.jacc.2018.11.002. JACC
Mach F, Baigent C, Catapano AL, Koskinas KC, Casula M, Badimon L, et al. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2019;41:111-188. doi:10.1093/eurheartj/ehz455.
Masana L, Ibarretxe D, Plana N. Reasons why combination therapy should be the new standard of care to achieve the LDL-cholesterol targets. Curr Cardiol Rep. 2020;22(7):66. doi:10.1007/s11886-020-01326-w.
Akyea RK, Kai J, Qureshi N, Iyen B, Weng SF. Sub-optimal cholesterol response to initiation of statins and future risk of cardiovascular disease. Heart. 2019;105(13):975-981. doi:10.1136/heartjnl-2018-314253.
Ray KK, Molemans B, Schoonen WM, Giovas P, Bray S, Kiru G, et al.; DA VINCI study. EU-Wide Cross-Sectional Observational Study of Lipid-Modifying Therapy Use in Secondary and Primary Care: the DA VINCI study. Eur J Prev Cardiol. 2021;28(11):1279-1289. doi:10.1093/eurjpc/zwaa047.
Maningat P, Gordon BR, Breslow JL. How do we improve patient compliance and adherence to long-term statin therapy? Curr Atheroscler Rep. 2013;15(1):291. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3534845/(consultado 03-sep2025).
Wei MY, Ito MK, Cohen JD, Brinton EA, Jacobson TA. Predictors of Statin Adherence, Switching, and Discontinuation in the USAGE Survey: Understanding the Use of Statins in America and Gaps in Patient Education. J Clin Lipidol. 2013;7(5):472-483. doi:10.1016/j.jacl.2013.03.001. ScienceDirect
Brandts J, Ray KK. Low-density lipoprotein cholesterol–lowering strategies and population health: time to move to a cumulative exposure model. Circulation. 2020;141(11):873-876. doi:10.1161/CIRCULATIONAHA.119.043406.
