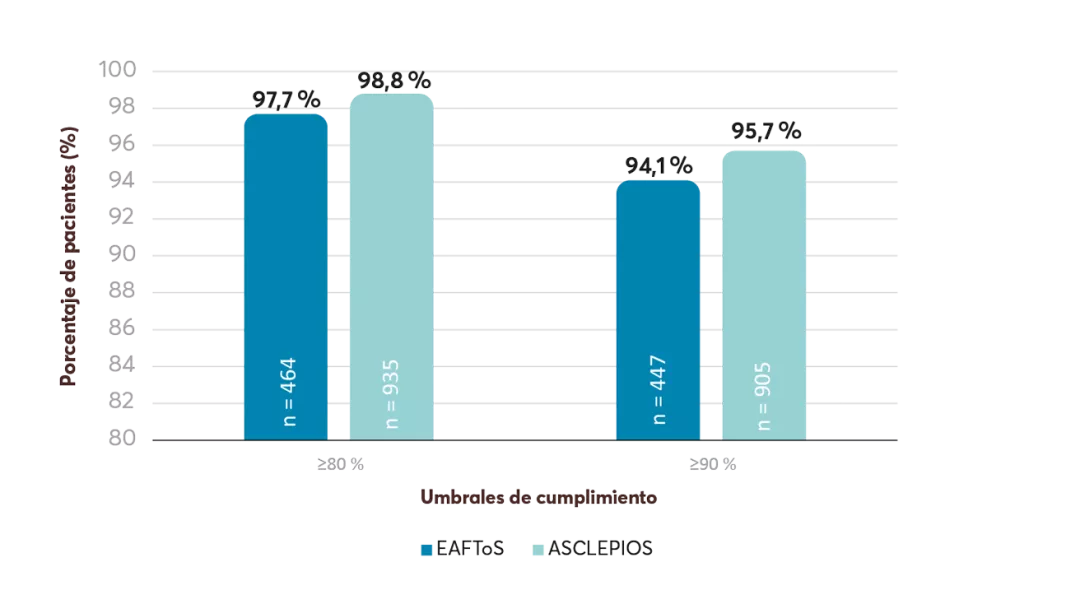
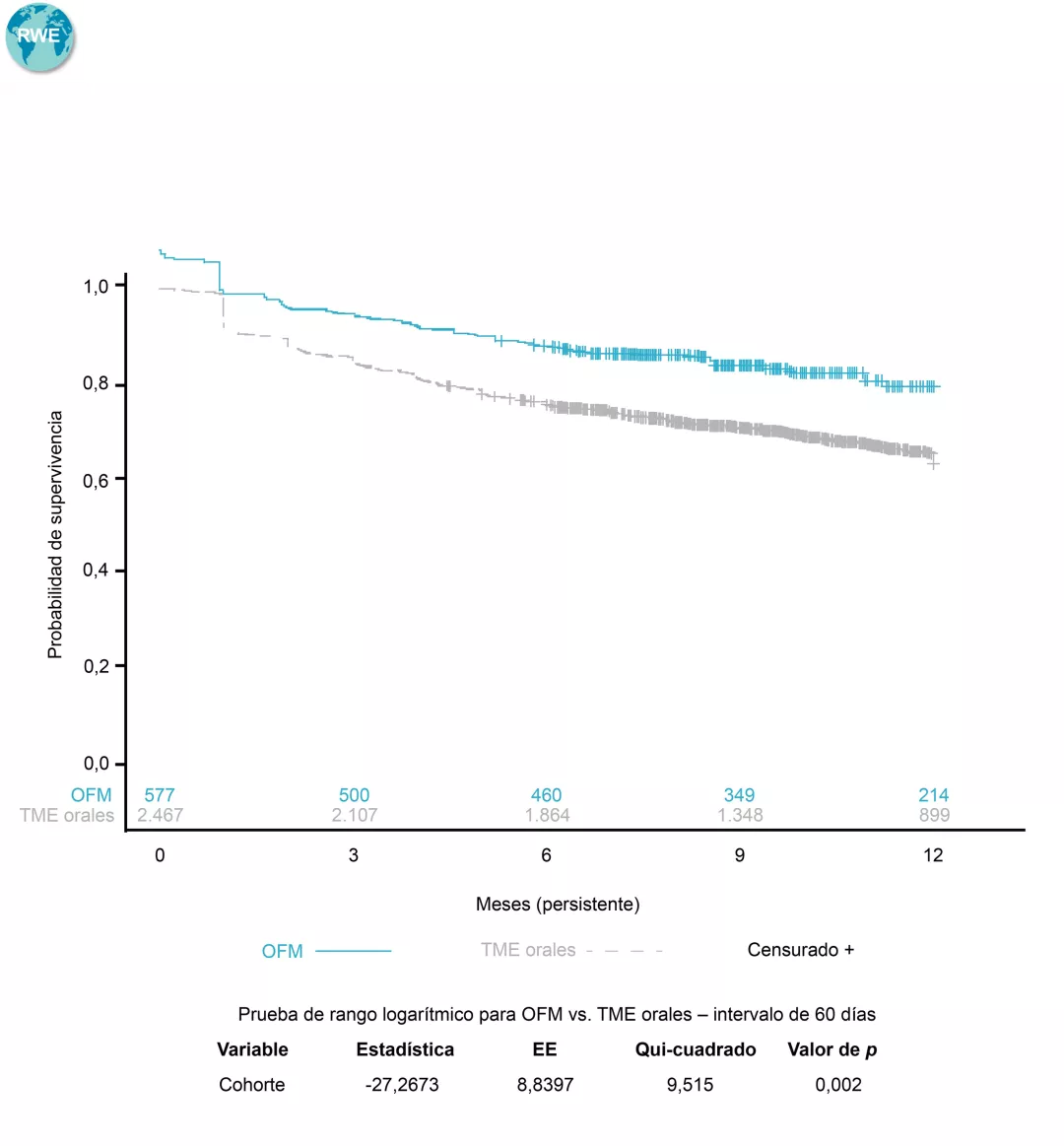
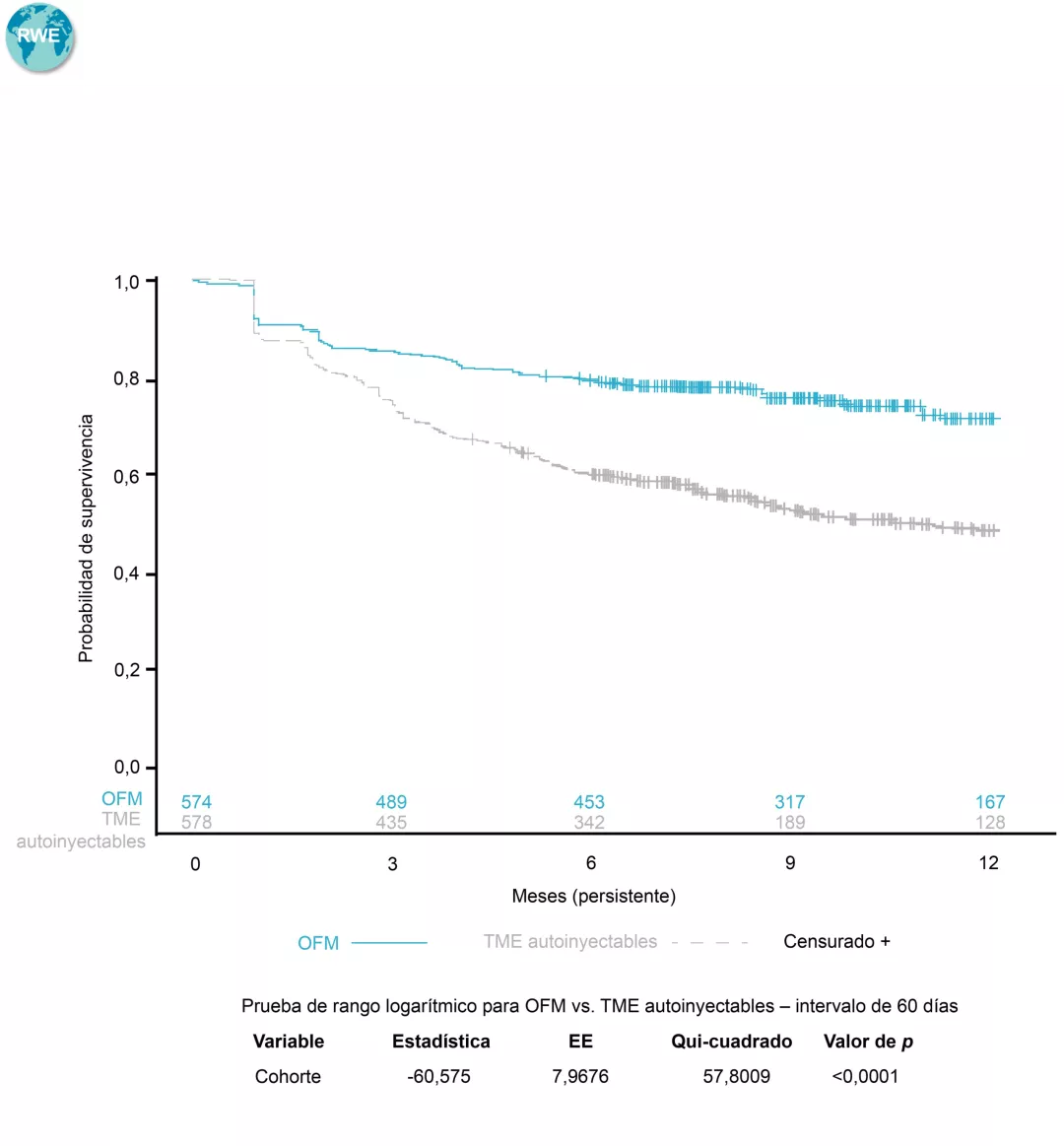
¿Qué es el Penfigoide ampolloso?
Características específicas de las lesiones
Son placas eritemato-edematosas inflamatorias muy pruriginosas, que suelen aparecer de manera simétrica en el tronco y las extremidades, sobre todo en las piernas1,2.
Conforme avanza la enfermedad, aparecen ampollas subepidérmicas tensas de 1-5 cm y contenido seroso, que al cicatrizar dejan hiperpigmentación residual1.
Debe sospecharse un penfigoide ampolloso en pacientes de edad avanzada que presentan habones persistentes muy pruriginosos.
Pueden desencadenarlo muchos fármacos (antibióticos, antiinflamatorios, diuréticos...)3; en concreto, se ha establecido una estrecha relación con los antidiabéticos orales del grupo de las gliptinas4.
Las lesiones empeoran con la exposición solar; se resuelven dejando una hiperpigmentación residual, y no suele haber afectación de mucosas1.

7.1. Placas urticariales, confluyentes y persistentes, en la espalda y brazos de un paciente de 80 años. Suelen comenzar en tronco y extremidades, y progresivamente se van generalizando.
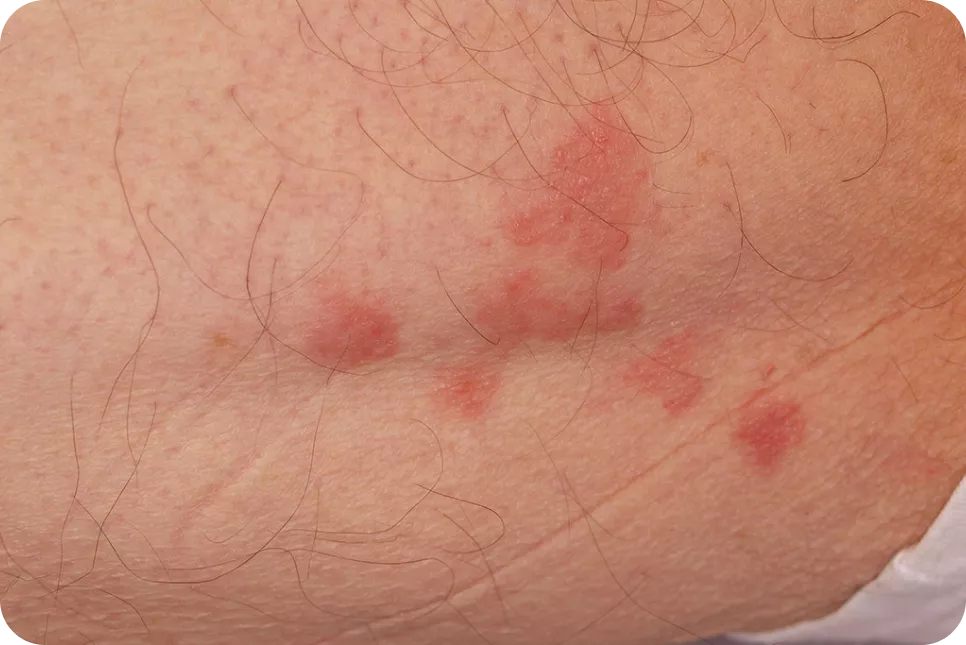
7.2. Lesión elemental del penfigoide ampolloso en fase inicial o urticarial. Placas eritemato-edematosas de aspecto habonoso, persistentes y muy pruriginosas. Pueden presentar excoriaciones secundarias por rascado.

7.3. Lesión elemental del penfigoide ampolloso en fase ampollosa. Ampollas subepidérmicas tensas, de contenido seroso amarillento y base eritematosa, que miden alrededor de 1 a 5 cm.

7.4. Las placas habonosas se resuelven dejando hiperpigmentación residual sin cicatriz.
Puntos clave para el diagnóstico diferencial
Paciente de edad avanzada en tratamiento farmacológico (gliptinas, diuréticos, antibióticos, antiinflamatorios...)1,4.
Habones persistentes de varios días de duración, de distribución simétrica y que empeoran con la exposición solar, con o sin formación de ampollas2.
La histología mostrará una ampolla subepidérmica, con infiltrado inflamatorio linfoeosinofílico y depósito lineal de IgG y C3 a lo largo de la membrana basal dermoepidérmica en el estudio por inmunofluorescencia directa2,3.
Escasa respuesta a los antihistamínicos orales y necesidad de corticoterapia (tópica o sistémica) o incluso de otros fármacos a largo plazo, como la dapsona5.
Volver al :
.
Referencias
- Lo Schiavo A, Ruocco E, Brancaccio G, Caccavale S, Ruocco V, Wolf R. Bullous pemphigoid: etiology, pathogenesis, and inducing factors: facts and controversies. Clin Dermatol. 2013; 31(4): 391-399.
- Peroni A, Colato C, Schena D, Girolomoni G. Urticarial lesions: if not urticaria, what else? The differential diagnosis of urticaria: part I. Cutaneous diseases. J Am Acad Dermatol. 2010; 62(4): 541-555.
- Stavropoulos PG, Soura E, Antoniou C. Drug-induced pemphigoid: a review of the literature. J Eur Acad Dermatol Venereol. 2014; 28(9): 1.133-1.140.
- Kridin K, Bergman R. Association of bullous pemphigoid with dipeptidyl-peptidase 4 inhibitors in patients with diabetes: estimating the risk of the new agents and characterizing the patients. JAMA Dermatol. 2018; 154(10): 1.152-1.158.
- Murrell DF, Daniel BS, Joly P, Borradori L, Amagai M, Hashimoto T, et al. Definitions and outcome measures for bullous pemphigoid: recommendations by an international panel of experts. J Am Acad Dermatol. 2012; 66(3): 479-485.