

Rheuma bei Kindern und Jugendlichen
Die juvenile idiopathische Arthritis (JIA) ist mit einer Prävalenz von 0,1% die häufigste chronisch-entzündliche rheumatische Erkrankung bei Kindern und Jugendlichen.1 Die Subformen der JIA, Enthesitis-assoziierte Arthritis (EAA) und juvenile Psoriasis-Arthritis (jPsA) sind mit einer hohen Krankheitslast verbunden.1 Die EAA tritt mit einer Inzidenz von 2,0/100.000 und die jPsA mit einer Inzidenz von 0,5/100.000 auf. Die Prävalenz ist 4,9/100.000 für EAA und 1,3/100.000 für jPsA.2
- Definiert ist die JIA mit einem Beginn der Arthritis unter 16 Jahren und der Dauer der Gelenksentzündung von mehr als 6 Wochen.1
- Kinder und Jugendliche beklagen sich jedoch oft nicht über anhaltende Schmerzen. Sie verfolgen unbewusst schmerzreduzierende Strategien wie Schonhaltungen. Diese führen zu einem muskulären Ungleichgewicht.1,3
- Aus diesem Grund ist es besonders wichtig, auf frühe Anzeichen zu achten. Denn gerade für Kinder sind Bewegung und Motorik für die körperliche, aber auch für die geistige Entwicklung unverzichtbar. Jedoch kann eine chronische und aktive Entzündung Einfluss auf das Wachstum der Kinder haben und zu einem Knick in der Wachstumskurve führen.3
- Um Folgeschäden im Erwachsenenalter zu vermeiden, sind frühzeitige Diagnose und Therapie besonders wichtig.1
Klassifizierung der JIA
Die JIA wird in 7 heterogene Subformen unterteilt: 1,3–5
ILAR-Klassifikation
| Oligoartikuläre juvenile idiopathische Arthritis (oJIA): |
|
| Rheumafaktor-(RF-)negative Polyarthritis (pJIA): |
|
| Rheumafaktor-(RF-)positive Polyartikuläre juvenile idiopathische Arthritis (pJIA): |
|
| Systemische juvenile idiopathische Arthritis (sJIA) |
|
| Juvenile Psoriasis-Arthritis (jPsA) |
|
| Enthesitis-assoziierte Arthritis (EAA): |
|
| Undifferenzierte Arthritis: |
|
Subformen der JIA, zusammengestellt nach Petty et al. 2004
Ursachen der Erkrankung
Die Ursachen für die Entstehung einer JIA sind derzeit nicht ausreichend geklärt. Wie bei anderen chronisch-entzündlichen Erkrankungen wird vermutet, dass genetische, hormonelle und immunologische Prozesse eine Rolle spielen, welche durch Umweltfaktoren getriggert werden können.3,6
Symptome der JIA
Die Beschwerden einer JIA variieren je nach Erscheinungsform. Das Spektrum der Symptome zeigt sich vielseitig6 – folgende «Red Flags» sind bei der JIA häufig zu beobachten3,6:
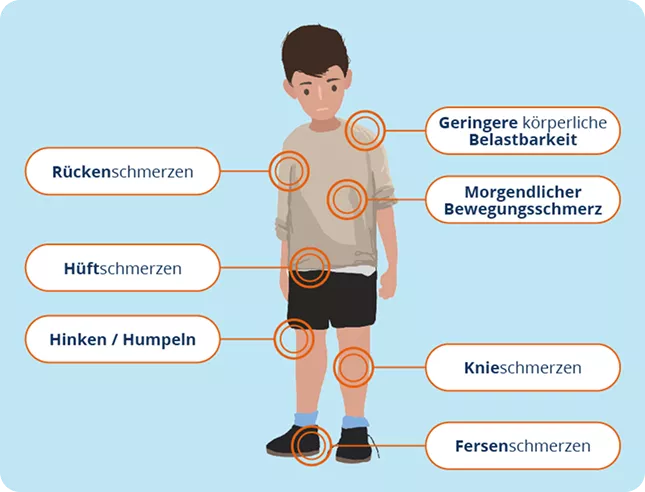
Symptome der JIA
Behandlung der JIA1,6
- Bisher gibt es noch keine Heilung der JIA. Allerdings ist es möglich, den Krankheitsverlauf zu beeinflussen und die Zeit bis zum nächsten Krankheitsschub zu verlängern.
- Oberstes Ziel der medikamentösen Therapie ist eine möglichst dauerhafte Rückbildung (Remission) der Krankheitsaktivität durch eine Unterdrückung der Entzündungsmechanismen.
- Die Wahl der Therapie orientiert sich an der Subform der JIA, dem Schweregrad und den Begleitsymptomen.
- Zum Einsatz kommen nicht-steroidale Antirheumatika (NSAR), Kortisonpräparate, DMARDs, sowie Biologika
- Darüber hinaus helfen Bewegungstherapien und sportliche Aktivitäten.
Referenzen
1. SK2-Leitlinie Therapie der Juvenilen Idiopathischen Arthritis. Online verfügbar unter: 027-020l_S2k_Juvenile_Idiopathische_Arthritis_2020-10-verlaengert.pdf (awmf.org). Zuletzt abgerufen am 11.07.2024.
2. Thierry S et al. Prevalence and incidence of juvenile idiopathic arthritis: A systematic review. Joint Bone Spine. 81 (2014):112–117.
3. Rosenfluh. Juvenile idiopathische Arthritis (JIA): Die häufigste rheumatische Erkrankung im Kindes- und Jugendalter. Online verfügbar unter https://www.rosenfluh.ch/paediatrie-2015-03/05_juvenile-idiopathische-arthritis-jia. Zuletzt aufgerufen am 11.07.2024.
4. Petty RE et al. International League of Associations for Rheumatology. Classification of juvenile idiopathic arthritis: Second revision. J Rheumatol. 31(2004):390-392.
5. Basra HAS et al. Juvenile idiopathic arthritis: what is the utility of ultrasound? Br J Radiol. 90 (2017):20160920.
6. Rheumaliga Schweiz. Juvenile idiopathische Arthritis (JIA). Online verfügbar unter https://www.rheumaliga.ch/rheuma-von-a-z/juvenile-idiopathische-arthritis. Zuletzt aufgerufen am 11.07.2024.
Novartis stellt die aufgeführten Referenzen auf Anfrage zur Verfügung.
