

Clasificación clínica del lactante hipotónico con AME: claves médicas
Los estudios más recientes sobre la Atrofia Muscular Espinal (AME) indican una incidencia de 1 caso por cada 10.000-20.000 nacidos vivos¹⁻². Sin embargo, la clasificación clínica del lactante hipotónico con AME continúa siendo un proceso difícil debido a la necesidad de actualizar los distintos esquemas de categorización existentes.
Por este motivo, el amplio espectro clínico de dicha patología requiere un diagnóstico temprano que establezca el grado de deterioro en las motoneuronas inferiores, considerando la edad de manifestación de hipotonía y la función motora máxima alcanzada por los individuos afectados.
Para abordar estas interrogantes, este artículo define los tipos y subtipos que integran la clasificación clínica del lactante hipotónico con AME en la práctica médica pediátrica.
Clasificación clínica del lactante hipotónico con AME: abordaje médico de su tipología
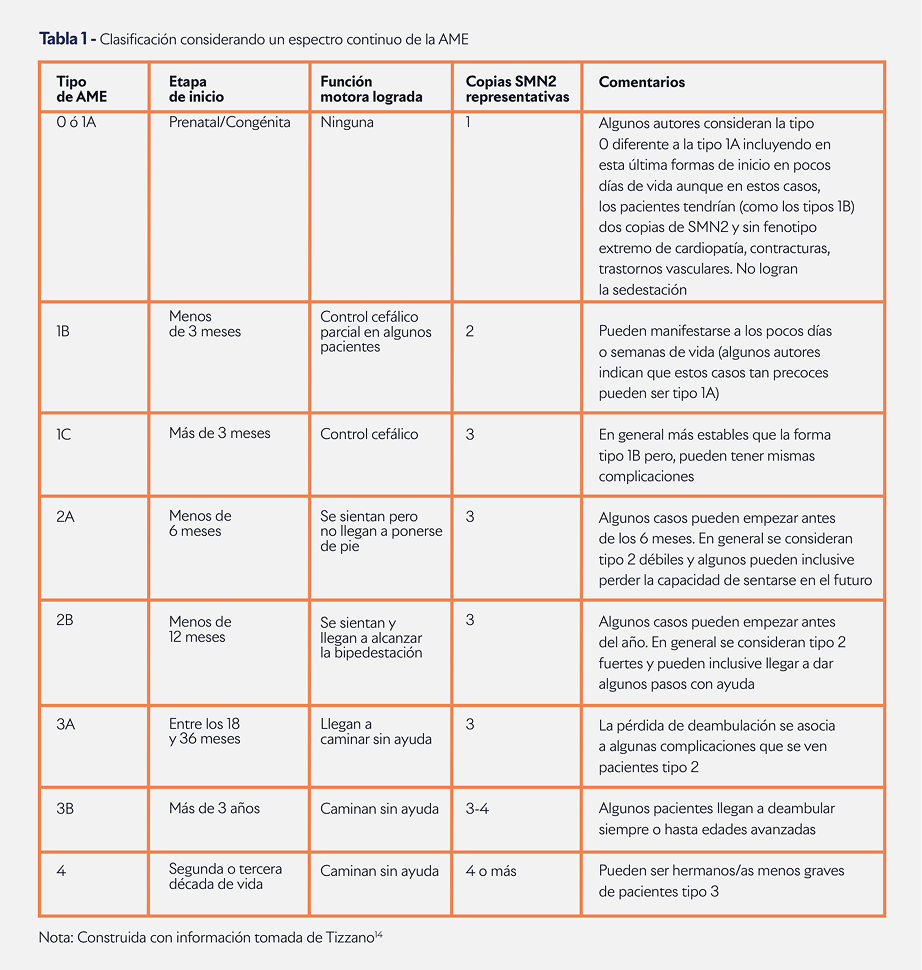
La clasificación del lactante hipotónico con AME es una herramienta de diagnóstico que articula la edad de comienzo de signos y síntomas de alarma, y la identificación (mediante pruebas genéticas) del número de copias del gen SMN2³⁻⁴ (Ver Tabla 1).
En este sentido, los criterios médicos actuales incluyen los tipos y subtipos comentados a continuación:
AME tipo 0
También llamada AME prenatal, es considerada como la forma más grave. El inicio de la debilidad aparece en la etapa prenatal con la disminución o ausencia de movimientos fetales durante el final del embarazo.
Tras el nacimiento, el paciente muestra debilidad grave, contracturas articulares, hipotonía, defectos cardíacos congénitos, compromiso respiratorio y dificultad para alimentarse. En consecuencia, no logra ningún hito de desarrollo motor y la expectativa de vida se reduce a unas pocas semanas³⁻⁵.
AME tipo 1
Previamente conocida como AME infantil o enfermedad de Werdnig-Hoffman, es rápidamente progresiva y devastadora. Afecta aproximadamente al 60 % de los individuos confirmados con AME. Los signos aparecen antes de los 6 meses de vida y se acompañan de reflejos de succión y deglución deficientes, además de insuficiencia respiratoria debido al compromiso de los músculos torácicos⁴.
En lo que concierne a los hitos de desarrollo motor, son individuos que no logran la sedestación. Algunos de ellos logran un control cefálico parcial (subtipo 1B) o total (subtipo 1C)⁶⁻⁸. Según el registro histórico, si no reciben tratamiento, el 90 % de los pacientes con AME tipo 1 fallecen o requieren soporte ventilatorio continuo a los 2 años⁹.
AME tipo 2
Conocida como AME intermedia o enfermedad de Dubowitz, posee una frecuencia del 30 % en los pacientes confirmados genéticamente. Sus signos y síntomas se advierten entre los 6 y 18 meses⁴.
En cuanto a los hitos de desarrollo motor, los pacientes logran la sedestación, pero no caminan de forma independiente. El subtipo de AME 2A puede perder la sedestación en la etapa adolescente o adulta, y nunca consigue la bipedestación. Asimismo, el subtipo 2B puede alcanzar la bipedestación, pero necesitan ayuda para caminar¹⁰.
La expectativa de vida oscila la adolescencia o adultez, aunque con ciertas complicaciones derivadas de sus signos y síntomas⁴,¹⁰.
AME tipo 3
Este grupo también conocido como AME juvenil o enfermedad de Kugelberg-Welander, engloba el 10 % de los pacientes confirmados genéticamente⁴.
Los signos y síntomas se manifiestan en un tiempo variable entre los 18 meses y la adolescencia. Los pacientes adquieren la capacidad de caminar de forma independiente. Clínicamente presentan debilidad de grado variable, contracturas musculares, escoliosis y pérdida de la deambulación⁴.
El subtipo 3A puede sufrir escoliosis y perder la bipedestación en edades tempranas a medida que se agrava la patología¹¹⁻¹³.
Al mismo tiempo, el subtipo 3B conserva la bipedestación toda la vida o la pierde en edades avanzadas. En ambos subtipos, el pronóstico a largo plazo depende de los hitos de desarrollo motor alcanzados durante la infancia y normalmente sobreviven hasta la edad adulta¹,¹¹⁻¹³.
AME tipo 4
Este tipo es conocido como AME de adulto y representa menos del 1 % de los casos confirmados genéticamente. Al respecto, los signos y síntomas se manifiestan de forma leve en la segunda o tercera década de vida⁴.
A diferencia de otros tipos, los pacientes mantienen la capacidad de caminar y tienen una expectativa de vida normal¹.
Finalmente, la clasificación clínica del lactante hipotónico con AME se convierte en una herramienta de alta relevancia para el diagnóstico de pacientes con AME. En este sentido, el reconocimiento de cada uno de los tipos y subtipos de AME aporta la base clínica necesaria para el tratamiento oportuno de sus signos y síntomas, mejorar la calidad de vida y extender la expectativa de vida en los casos más graves.
Referencias
1. Verhaart, I.E.C., Robertson, A., Leary, R. et al. A multi-source approach to determine SMA incidence and research ready population. J Neurol [Internet]. 2017 [Citado 14 de noviembre de 2024]; 264, 1465–1473. https://doi.org/10.1007/s00415-017-8549-1
2. Nishio H, Niba ETE, Saito T, Okamoto K, Takeshima Y, Awano H. Spinal Muscular Atrophy: The Past, Present, and Future of Diagnosis and Treatment. Int J Mol Sci [Internet]. 2023 [Citado 12 de noviembre 2024];24(15):11939. Disponible en: https://www.mdpi.com/1422-0067/24/15/11939
3. Glascock, J et al. Treatment Algorithm for Infants Diagnosed with Spinal Muscular Atrophy through Newborn Screening. J Neuromuscul Dis [Internet]. 2018 [Citado 14 de noviembre 2024];5(2):145–58. Disponible en: https://content.iospress.com/articles/journal-of-neuromuscular-diseases/jnd180304
4. National Organization of Rare Disorders (NORD). Spinal Muscular Atrophy [Internet]. United States: National Institutes of Health; [Citado 14 de noviembre de 2024]. Disponible en: https://rarediseases.org/rare-diseases/spinal-muscular-atrophy/
5. Schorling DC, et al. Advances in Treatment of Spinal Muscular Atrophy – New Phenotypes, New Challenges, New Implications for Care. J Neuromusc Dis. [Internet]. 2020 [Citado 14 de noviembre 2024];7:1-13. Disponible en: https://content.iospress.com/articles/journal-of-neuromuscular-diseases/jnd190424
6. Boulay C, Peltier E, Jouve J-L, Pesenti S. Functional and surgical treatments in patients with spinal muscular atrophy (SMA). Arch Pediatr [Internet]. 2020 [Citado 14 de noviembre 2024];27(7S):7S35–9. Disponible en: https://www.sciencedirect.com/science/article/abs/pii/S0929693X2030275X
7. Mercuri E, Finkel RS, Muntoni F, Wirth B, Montes J, Main M, et al. Diagnosis and management of spinal muscular atrophy: Part 1: Recommendations for diagnosis, rehabilitation, orthopedic and nutritional care. Neuromuscul Disord [Internet]. 2018 [Citado 14 de noviembre 2024];28:103–15. Disponible en: https://pubmed.ncbi.nlm.nih.gov/29290580/
8. Wadman RI, Wijngaarde CA, Stam M, Bartels B, Otto LAM, Lemmink HH, et al. Muscle strength and motor function throughout life in a cross-sectional cohort of 180 patients with spinal muscular atrophy types 1c–4. Eur J Neurol [Internet]. 2018 [Citado 14 de noviembre 2024];25:512–8. Disponible en: https://pubmed.ncbi.nlm.nih.gov/29194869/
9. Finkel RS, McDermott MP, Kaufmann P, Darras BT, Chung WK, Sproule DM, et al. Observational study of spinal muscular atrophy type I and implications for clinical trials. Neurology [Internet]. 2014 [Citado 14 de noviembre 2024];83(9):810–7. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC4155049/
10. Wadman RI et al. Association of motor milestones, SMN2 copy and outcome in spinal muscular atrophy types 0-4. J Neurol Neurosurg Psychiatry [Internet]. 2017 [Citado 14 de noviembre 2024];88(4):365-367. Disponible en: https://pubmed.ncbi.nlm.nih.gov/28108522/
11. Tizzano EF, Finkel RS. Spinal muscular atrophy: A changing phenotype beyond the clinical trials. Neuromuscul Disord [Internet]. 2017 [Citado 14 de noviembre 2024];27(10):883-889. Disponible en: https://pubmed.ncbi.nlm.nih.gov/28757001/
12. Rudnik-Schöneborn S, Hausmanowa-Petrusewicz I, Borkowska J, Zerres K. The predictive value of achieved motor milestones assessed in 441 patients with infantile spinal muscular atrophy types II and III. Eur Neurol [Internet]. 2001 [Citado 14 de noviembre 2024];45(3):174-81. Disponible en: https://pubmed.ncbi.nlm.nih.gov/11306862/
13. Aponte Ribero V, Martí Y, Batson S, Mitchell S, Gorni K, Gusset N, et al. Systematic literature review of the natural history of spinal muscular atrophy: Motor function, scoliosis, and contractures: Motor function, scoliosis, and contractures. Neurology [Internet]. 2023 [Citado 14 de noviembre 2024];101(21):e2103–13. Disponible en: https://www.neurology.org/doi/10.1212/WNL.0000000000207878
14. Tizzano EF. La atrofia muscular espinal en el nuevo escenario terapéutico. Rev médica Clín Las Condes [Internet]. 2018 [Citado 14 de noviembre 2024];29(5):512–20. Disponible en: https://www.elsevier.es/es-revista-revista-medica-clinica-las-condes-202-articulo-la-atrofia-muscular-espinal-el-S0716864018300993
