

ENFERMEDAD PSORIÁSICA Y ESPONDILOARTRITIS AXIAL
Características de los pacientes con Artritis Psoriásica que presentan afectación axial: Resultados de un Estudio Multicéntrico Internacional Prospectivo (AXIS)1
Presentación de poster de Murat Torgutalp. MSc. Charite Universitatsmedizin, Berlin, Germany.
El estudio se centró en evaluar sistemáticamente las características clínicas e imagenológicas de la afectación axial en individuos con artritis psoriásica (PsA). El estudio AXIS, proyecto colaborativo de ASAS y GRAPPA, se llevó a cabo en 19 países y se enfocó en pacientes con PsA que cumplían con los criterios de clasificación CASPAR y que no habían recibido tratamientos biológicos o sintéticos modificadores de la enfermedad. (b/tsDMARDs)
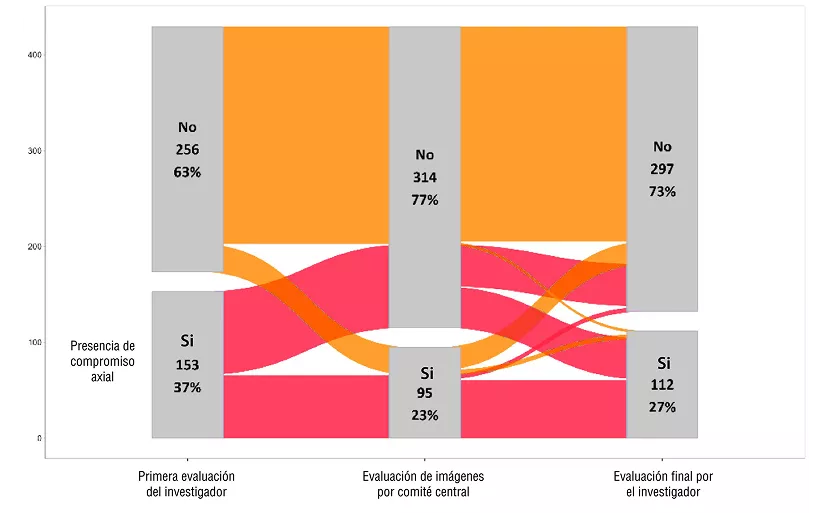
Se incluyeron 409 pacientes con PsA, quienes fueron sometidos a evaluaciones clínicas estandarizadas y a radiografía y resonancia magnética (MRI) de las articulaciones sacroilíacas (SIJ) y la columna vertebral. La evaluación inicial por parte de los investigadores locales identificó una probable afectación axial en 153 pacientes (37.4%), pero esta cifra disminuyó a 112 pacientes (27.4%) después de la evaluación final que incorporó la revisión central de las imágenes. Los pacientes con afectación axial eran más jóvenes, predominantemente hombres, y presentaban una mayor frecuencia de HLA-B27, dolor lumbar inflamatorio y niveles elevados de proteína C reactiva (CRP). Los cambios inflamatorios activos y estructurales en las imágenes fueron determinantes para diferenciar entre pacientes con y sin afectación axial.
En conclusión, la afectación axial se detectó en el 27.4% de los pacientes con PsA después de la evaluación final. La presencia de dolor lumbar inflamatorio, positividad para HLA-B27, niveles elevados de CRP y cambios inflamatorios y estructurales activos en las SIJ y la columna vertebral se asociaron con la afectación axial en los pacientes con PsA. El estudio finaliza destacando la necesidad de desarrollar criterios de clasificación para la afectación axial en PsA.
Detección directa al paciente (D2P) para la artritis psoriásica (APS) en pacientes con psoriasis (PSO): evaluación de la idoneidad de las evaluaciones reumatológicas y resultados del tratamiento2
Presentación oral de Jessica Walsh, MD, MBA, Salt Lake City Veterans Affairs Health and University of Utah Health, Salt Lake City, Utah, United States
El retraso diagnóstico de la artritis psoriásica (PsA) en los pacientes con psoriasis cutánea sigue siendo una necesidad insatisfecha, principalmente debido al bajo reconocimiento de la enfermedad por parte de los derivadores. Para enfrentar este desafío, se implementó una encuesta de detección de PsA directamente a los pacientes (D2P) mediante correo electrónico y postal. El objetivo del estudio fue evaluar la idoneidad de las evaluaciones reumatológicas directamente por parte de los pacientes que dieron positivo en la encuesta D2P y analizar los patrones de tratamiento tras su evaluación reumatológica inicial.
Los resultados mostraron que de las 825 encuestas enviadas, 245 pacientes completaron la encuesta y 104 dieron positivo. De estos, 32 pacientes fueron evaluados por un reumatólogo, y se encontró que 11 de ellos fueron diagnosticados con PsA, mientras que otros 7 estaban pendientes de confirmación adicional. Además, 6 pacientes recibieron diagnósticos de otras enfermedades reumáticas. Las derivaciones fueron consideradas apropiadas en el 75% de los casos debido a nuevos diagnósticos de PsA o en riesgo de PsA y otros diagnósticos reumáticos. Los patrones de tratamiento revelaron que varios pacientes necesitaron iniciar o cambiar su tratamiento, y la mayoría recibió indicación de visitas de seguimiento.
En conclusión, la encuesta D2P demostró ser una herramienta eficaz para identificar pacientes con psoriasis que requieren evaluación reumatológica, siendo un tercio de los pacientes que recibió diagnóstico de PsA. Además, otros pacientes se beneficiaron de diagnósticos de enfermedades reumáticas que imitan a PsA. Las evaluaciones reumatológicas resultaron en cambios significativos en el tratamiento y recomendaciones de seguimiento, subrayando el impacto positivo del enfoque D2P en los resultados de los pacientes.
Acceso a Terapias Avanzadas en Espondiloartritis Axial en América Latina, Datos del Registro PANLAR-ESPALDA3
Presentación de poster de Rodrigo Garcia Salinas, Hospital Italiano de La Plata, Argentina.
El registro PANLAR-ESPALDA se creó para recopilar datos específicos de la región y describir la frecuencia de uso de terapias avanzadas en axSpA, así como analizar las características de los pacientes que reciben estos tratamientos. Se incluyeron pacientes de Argentina, Uruguay, Chile, Venezuela, México, Colombia y Ecuador, registrando información demográfica, clínica y terapéutica, además de realizar pruebas específicas como VSG, PCR, HLA-B27, radiografías y resonancias magnéticas.
Los resultados del estudio mostraron que de los 200 pacientes reclutados, el 49% estaban en terapia avanzada tras el fracaso de los AINEs, con un 80% recibiendo inhibidores de TNF (TNFi), un 15% inhibidores de IL-17 (L17i) y un 5% inhibidores de JAK (Jaki). Se observó que el 10% de los pacientes estaban en su segunda línea de tratamiento. Las características de los pacientes bajo tratamiento avanzado incluían una mayor prevalencia de tabaquismo y positividad para HLA-B27, factores que se asociaron de manera independiente con el uso de estas terapias. Además, más del 50% de los pacientes sin terapias avanzadas aún presentaban actividad de la enfermedad, lo que indica una necesidad insatisfecha significativa en esta población.
En conclusión, el estudio revela que en América Latina, el 50% de los pacientes con axSpA utilizan terapias avanzadas. Los pacientes que reciben estos tratamientos tienden a tener un perfil de enfermedad más típico, con evidencia radiográfica, positividad para HLA-B27 y manifestaciones periféricas. En contraste, a pesar de la actividad de la enfermedad, un alto porcentaje de pacientes permanece sin acceso a estas terapias avanzadas, destacando la necesidad de mejorar el acceso y la disponibilidad de tratamientos efectivos en la región.
¿Cuál es el impacto del tratamiento previo con TNFi en el tiempo necesario para alcanzar baja actividad de la enfermedad y en la durabilidad de dicha actividad? Resultados de RWE basados en 17858 pacientes europeos con Espondiloartritis Axial que Iniciaron TNFi o IL-17Ai.4
Presentación oral de Jette Heberg, MSc, et al. Copenhagen Center for Arthritis Research, COPECARE Kobenhavn V, Denmark.
Los inhibidores del factor de necrosis tumoral (TNFi) y los inhibidores de la interleucina-17A (IL-17Ai) son efectivos para lograr una baja actividad de la enfermedad (LDA) en pacientes con espondiloartritis axial (axSpA). El objetivo del estudio fue evaluar el tiempo para lograr LDA desde el inicio de un TNFi o un IL-17Ai, así como la duración de la LDA lograda, en pacientes con axSpA y 0, 1 o 2 tratamientos previos con TNFi.
Se incluyeron 15,428 pacientes que iniciaron TNFi y 2,430 que iniciaron IL-17Ai. Las características basales fueron en gran medida similares, excepto por una mayor proporción de pacientes naive (83% vs. 37%) en la cohorte de TNFi.
Los pacientes naive lograron LDA con mayor frecuencia que los que tenían terapias previas con TNFi. El tiempo medio para lograr LDA fue de 32.7/44.8/51.4 semanas para la cohorte de TNFi y 39.6/39.2/46.2 semanas para la cohorte de IL-17Ai, dependiendo del número de tratamientos previos con TNFi.
La duración media de LDA fue de 58.4/60.0/55.4 semanas para la cohorte de TNFi y 62.8/37.3/40.9 semanas para la cohorte de IL-17Ai.
En conclusión, el tiempo para lograr LDA aumentó con la cantidad de líneas previas de TNFi en ambos tratamientos (TNFi y IL-17Ai) y la duración de LDA fue más corta para los pacientes que utilizaron líneas previas con TNFi que luego iniciaron IL-17Ai.
ARTERITIS DE CÉLULAS GIGANTES Y POLIMIALGIA REUMÁTICA
Comprendiendo las necesidades insatisfechas y el impacto en la calidad de vida de la Arteritis de Células Gigantes (ACG) y la Polimialgia Reumática (PMR) usando redes sociales: Una perspectiva de pacientes y cuidadores.5
Presentación de poster de Pallavi Arun, MBA. Novartis AG
La arteritis de células gigantes (ACG) y la polimialgia reumática (PMR) tienen un impacto negativo significativo en la calidad de vida de los pacientes. El objetivo del estudio fue entender el recorrido real de los pacientes e identificar las necesidades no satisfechas de aquellos con ACG y/o PMR mediante la escucha en redes sociales (SML) de contenido de acceso público.
Para llevar a cabo el estudio, se extrajo contenido de redes sociales originado en Estados Unidos y Alemania, en inglés y alemán, entre el 1 de agosto de 2022 y el 1 de agosto de 2023. Los datos extraídos se filtraron por plataformas dirigidas a pacientes, cuidadores y profesionales de la salud.
En total, se extrajeron 21,844 conversaciones, de las cuales se analizaron manualmente 1001 publicaciones filtradas. El 63% de las conversaciones estaban relacionadas con PMR, el 16% con ACG y el 16% con ambas condiciones. El tema más común de conversación entre pacientes y cuidadores fue el "tratamiento" (33%), seguido de síntomas (13%), visitas a profesionales de la salud (10%), diagnóstico (7%) e impacto en la calidad de vida (7%). Las necesidades no satisfechas y preocupaciones estaban principalmente relacionadas con las experiencias de los pacientes con los profesionales de la salud y los tratamientos. La percepción de los pacientes sobre los tratamientos disponibles fue mayormente negativa, impulsada por efectos secundarios, ineficacia y recaídas durante la reducción de esteroides. Los glucocorticoides tuvieron una percepción relativamente negativa, mientras que los biológicos fueron percibidos de manera más positiva y como una alternativa más segura. La carga de comorbilidades asociadas con el uso de glucocorticoides también fue una preocupación recurrente.
Este es el primer estudio basado en redes sociales que explora las perspectivas de los pacientes con ACG y PMR. Los insights revelan que la PMR y ACG tienen un gran impacto en la calidad de vida y existe una gran necesidad no satisfecha de opciones de tratamiento seguras y efectivas. También se destaca la necesidad de una mayor concienciación sobre la enfermedad entre los profesionales de la salud para facilitar un diagnóstico y derivación oportunos.
UNA MIRADA HACIA EL FUTURO DE LA REUMATOLOGÍA
UNA MIRADA HACIA EL FUTURO DE LA REUMATOLOGÍA
Seguridad y eficacia de Ianalumab (VAY736) subcutáneo durante 68 semanas en pacientes con lupus eritematoso sistémico: Resultados de un estudio fase 2.6
Presentación oral de Eduardo Mysler, OMI, Buenos Aires Argentina
Ianalumab (VAY736) es un anticuerpo monoclonal IgG1 humano afucosilado con un mecanismo dual de acción: depleción mejorada de células B a través de citotoxicidad celular dependiente de anticuerpos y bloqueo del receptor del factor activador de células B.
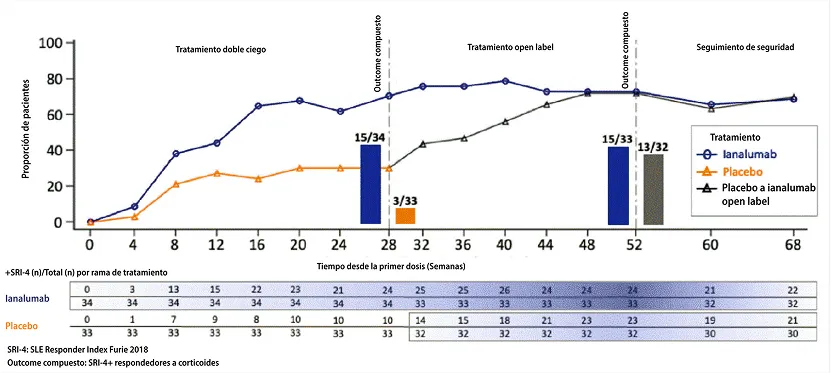
Se trata de un ensayo multicéntrico, aleatorizado, de grupos paralelos con 3 períodos de estudio: 1) 28 semanas (W) doble ciego, controlado con placebo, 2) 24W Open label (OL), y 3) seguimiento post-tratamiento. Se incluyeron pacientes con anticuerpos antinucleares ≥ 1:80, ≥ 4 de 11 criterios de clasificación ACR 1997 SLE, puntuación SLEDAI-2K ≥ 6, y BILAG-2004 ≥ 1 A o ≥ 2 B. Luego son aleatorizados (1:1) a ianalumab 300 mg subcutáneo o placebo cada 4 semanas (q4w) y cambiados a OL ianalumab en W28 hasta W48.
En total, se enrolaron 67 pacientes con una mediana de edad de 42 años y 39 años para los brazos de ianalumab y placebo, respectivamente. Los valores de mediana (rango) basales para los brazos de ianalumab y placebo, respectivamente, fueron: Puntuaciones SLEDAl-2K 11 (6-32) y 10 (4-21), y dosis de prednisona/día 10,0 mg (0-30,0) y 10,0 mg (0-27,5). La proporción de pacientes tratados con ianalumab o placebo que alcanzaron el endpoint de valoración compuesto de SRl-4 + CS respondedor en la W28 fue del 44,1 % (n/N=15/34) frente a 9,1 % (n/N=3/33), respectivamente, y en la W52 para los pacientes que pasaron del tratamiento activo a ianalumab OL o de placebo a ianalumab fue del 45,5 % (n/N=15/33) frente al 40,6 % (n/N=13/33).
El tratamiento con ianalumab fue bien tolerado y los datos sugieren que una exposición más prolongada (hasta 1 año) proporciona beneficios clínicos y de laboratorio adicionales en pacientes con LES activo.
Ianalumab está siendo investigado en estudios de fase 3 en pacientes con LES activo y en aquellos con nefritis lúpica por lo que esperamos mayor información en el futuro.
Seguridad y eficacia a largo plazo del tratamiento con células CD19-CAR T en 30 pacientes con enfermedades autoinmunes.7
Presentación oral de Melanie Hagen, MD, BSc. Department of Medicine 3 - Rheumatology and Immunology, Friedrich-Alexander-Universität (FAU) Erlangen-Nürnberg and Uniklinikum Erlangen, Erlangen, Bayern, Germany.
La presentación abordó el uso de la terapia con células CAR-T dirigidas a CD19 en enfermedades autoinmunes como el lupus eritematoso sistémico (LES), la miopatía inflamatoria idiopática (IIM) y la esclerosis sistémica (SSc). La terapia con células CAR-T CD19 representa una nueva y potencialmente transformadora opción terapéutica en estas enfermedades, aunque los datos sobre el número de pacientes y el seguimiento a largo plazo aún son limitados.
En el estudio, 30 pacientes con enfermedades autoinmunes refractarias al tratamiento fueron tratados con células CAR-T CD19 en un programa de uso compasivo o en el ensayo fase I CASTLE. Los pacientes fueron sometidos a linfodepleción con fludarabina y ciclofosfamida antes de la infusión de células CAR-T. Se documentó la prevalencia y severidad del síndrome de liberación de citoquinas (CRS), el síndrome de neurotoxicidad asociado a células efectoras inmunitarias (ICANS) y el síndrome de hematotoxicidad asociado a células efectoras inmunitarias (ICAHTS), así como la eficacia del tratamiento. Los resultados mostraron que todos los pacientes presentaban una enfermedad severa y no controlada a pesar de haber sido expuestos a múltiples fármacos. La mediana de seguimiento fue de 12,5 meses, y se observó una alta tolerabilidad de la terapia con células CAR-T, con solo CRS leve y sin casos confirmados de ICANS o ICAHTS.
En términos de eficacia, todos los pacientes con LES lograron la remisión según los criterios DORIS, todos los pacientes con miopatía inflamatoria lograron una respuesta mayor según los criterios ACR/EULAR 2016, y ninguno de los pacientes con esclerosis sistémica mostró progresión de la enfermedad pulmonar intersticial. Solo se observó una recaída leve en un paciente con miopatía inflamatoria después de 15 meses en remisión sin medicamentos. La dinámica de expansión e involución de las células CAR-T y la ablación y recurrencia de las células B fue consistente entre los pacientes.
En conclusión, la terapia con células CAR-T CD19 ha mostrado una alta tolerabilidad y una eficacia significativa, logrando remisiones prolongadas sin medicamentos en pacientes con LES y miopatía inflamatoria, y evitando la progresión en pacientes con esclerosis sistémica, resta esperar los resultados de los múltiples estudios que se están llevando adelante respecto de esta opción terapéutica, no solo de forma autóloga sino también alogénica.
El estudio evaluó la seguridad y eficacia de ianalumab en pacientes con enfermedad de Sjögren (SjD) durante un período de 52 semanas. Los pacientes fueron asignados aleatoriamente para recibir diferentes dosis de ianalumab (5, 50 o 300 mg) o placebo subcutáneamente cada 4 semanas hasta la semana 24. En la semana 24, los pacientes que recibían 300 mg fueron reasignados para continuar con 300 mg o recibir placebo hasta la semana 52, mientras que los pacientes en los otros grupos de dosis y placebo fueron ajustados en consecuencia o pasaron al seguimiento de seguridad post-tratamiento.
Los resultados mostraron que, de los 190 pacientes iniciales, 90 ingresaron a la segunda fase del tratamiento y 81 completaron el estudio. La eficacia del tratamiento se mantuvo en los pacientes que continuaron con 300 mg de ianalumab, con mejoras significativas en las puntuaciones de actividad de la enfermedad (ESSDAI, ESSPRI, PaGA, PhGA) y mejoras numéricas en las tasas de flujo salival estimulado y niveles de autoanticuerpos. Los eventos adversos del tratamiento no fueron dependientes de la dosis, excepto por las reacciones en el sitio de inyección. Se observaron casos de disminución de los recuentos de neutrófilos en algunos pacientes durante el seguimiento post-tratamiento, pero ninguno estuvo asociado con infecciones graves, salvo un caso asintomático de infección por citomegalovirus.
En conclusión, ianalumab 300 mg demostró una eficacia sostenida y un perfil de seguridad favorable en pacientes con SjD hasta la semana 52 y durante un seguimiento de hasta dos años. Estos hallazgos sugieren que ianalumab podría ser una nueva opción terapéutica para el tratamiento a largo plazo de la enfermedad de Sjögren, proporcionando mejoras clínicas significativas y manteniendo un buen perfil de seguridad.
Referencias
Torgutalp M, et al. Characteristics of Patients with Psoriatic Arthritis Presenting with Axial Involvement: Results of a Prospective International Multicenter Study (AXIS) [abstract]. Arthritis Rheumatol. 2024; 76 (suppl 9). https://acrabstracts.org/abstract/characteristics-of-patients-with-psoriatic-arthritis-presenting-with-axial-involvement-results-of-a-prospective-international-multicenter-study-axis/
Alexander S, Pei S, Penmetsa G, Reddy S, Scher J, Ogdie A, Walsh J. Direct to Patient Screening for Psoriatic Arthritis in Patients with Psoriasis: Appropriateness of Rheumatology Referrals and Treatment Outcomes [abstract]. Arthritis Rheumatol. 2024; 76 (suppl 9). https://acrabstracts.org/abstract/direct-to-patient-screening-for-psoriatic-arthritis-in-patients-with-psoriasis-appropriateness-of-rheumatology-referrals-and-treatment-outcomes/
Garcia Salinas R, Sommerfleck F, Vila D, Palleiro D, Fernández-Ávila D, Casasola Vargas J, Barcia M, Candia Zuniga D, Marin Zucaro N, Brance M, Bautista-Molano W. Access to Advanced Therapies in Axial Spondyloarthritis in Latin America, Data from the PANLAR-ESPALDA Registry [abstract]. Arthritis Rheumatol. 2024; 76 (suppl 9). https://acrabstracts.org/abstract/access-to-advanced-therapies-in-axial-spondyloarthritis-in-latin-america-data-from-the-panlar-espalda-registry/
Heberg J, et al. What Is the Impact of Prior TNF Inhibitor Treatment on the Time to Achieve Low Disease Activity and the Durability of Low Disease Activity? Real-world Results Based on 17 858 European Patients with Axial Spondyloarthritis Initiating a TNF Inhibitor or an IL-17A Inhibitor [abstract]. Arthritis Rheumatol. 2024; 76 (suppl 9). https://acrabstracts.org/abstract/what-is-the-impact-of-prior-tnf-inhibitor-treatment-on-the-time-to-achieve-low-disease-activity-and-the-durability-of-low-disease-activity-real-world-results-based-on-17-858-european-patients-with-ax/
Arun P, Parashar N, Sharma S, Arora K, Padmanabhan V, Arjona A. Understanding Unmet Needs and Quality of Life Impact of Giant Cell Arteritis (GCA) and Polymyalgia Rheumatica (PMR) Using Social Media: A Patient and Caregiver Perspective [abstract]. Arthritis Rheumatol. 2024; 76 (suppl 9). https://acrabstracts.org/abstract/understanding-unmet-needs-and-quality-of-life-impact-of-giant-cell-arteritis-gca-and-polymyalgia-rheumatica-pmr-using-social-media-a-patient-and-caregiver-perspective/
Mysler E, et al. Safety and Efficacy of Subcutaneous Ianalumab (VAY736) for up to 68 Weeks in Patients with Systemic Lupus Erythematosus: Results from Phase 2 Study [abstract]. Arthritis Rheumatol. 2024; 76 (suppl 9). https://acrabstracts.org/abstract/safety-and-efficacy-of-subcutaneous-ianalumab-vay736-for-up-to-68-weeks-in-patients-with-systemic-lupus-erythematosus-results-from-phase-2-study/
Hagen M, Müller F, Wirsching A, Tur C, Krickau T, Metzler M, Bucci L, Bergmann C, Auth J, Taubmann J, Garantziotis P, Boeltz S, Kharboutli S, Spoerl S, Völkl S, Aigner M, Kretschmann S, Vasova I, MAckensen A, Grieshaber-Bouyer R, Schett G. Safety and Long-term Efficacy of CD19-CAR T-cell Therapy in 30 Patients with Autoimmune Disease [abstract]. Arthritis Rheumatol. 2024; 76 (suppl 9). https://acrabstracts.org/abstract/safety-and-long-term-efficacy-of-cd19-car-t-cell-therapy-in-30-patients-with-autoimmune-disease/
Dörner, T., Bowman, S.J., Fox, R., Mariette, X., Papas, A., Grader-Beck, T., Fisher, B., Barcelos, F., De Vita, S., Schulze-Koops, H., Moots, R.J., Junge, G., Woznicki, J., Sopala, M., Avrameas, A., Luo, W.-L. and Hueber, W. (2024), Safety and Efficacy of Ianalumab in Patients With Sjögren's Disease: 52-Week Results From a Randomized, Placebo-Controlled, Phase 2b Dose-Ranging Study. Arthritis Rheumatol. Accepted Author Manuscript. https://doi.org/10.1002/art.43059

