
Дифференциальная диагностика СпА
Трудности и этапы дифференциальной диагностики СпА
Во врачебной практике больные с заболеваниями опорно-двигательного аппарата встречаются очень часто. МКБ-10 включает более 150 различных нозологических форм ревматических заболеваний. Поражение суставов встречается также при неревматических заболеваниях:
- болезнях легких;
- системы крови;
- эндокринных заболеваниях;
- инфекционных болезнях;
- онкопатологии и др.
Дифференциальная диагностика — в медицине способ диагностики, исключающий не подходящие по каким-либо фактам или симптомам заболевания, возможные у больного, что в конечном счете должно свести диагноз к единственно вероятной болезни.
Дифференциальную диагностику в медицине можно разделить на три этапа:
- В первый этап входит сбор анамнеза заболевания, то есть тщательное изучение истории данного заболевания у больного, выяснение причин его появления.
- Во второй этап входит осмотр больного и симптоматика.
- Третий этап дифференциальной диагностики является заключительным. Сюда входят лабораторные и инструментальные исследования для подтверждения правильности поставленного диагноза1.
Для того чтобы понять, как лучше проводить дифференциальную диагностику спондилоартритов, рассмотрим подробнее некоторые патогенетические и физиологические особенности этой группы заболеваний.
Спондилоартриты (СпА) — группа хронических воспалительных заболеваний позвоночника, суставов, энтезисов, характеризующаяся общими клиническими, рентгенологическими и генетическими особенностями.
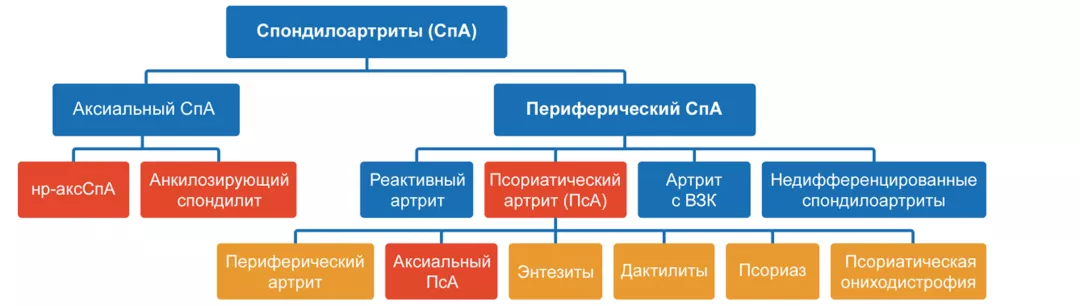
Общие клинические особенности:
- синовит (асимметричный с преимущественным поражением суставов нижних конечностей);
- дактилит;
- боли в местах прикрепления сухожилий, суставных капсул, связок к кости (энтезит);
- поражение кожи (псориаз);
- поражение глаз (передний увеит);
- хроническое воспалительное заболевание кишечника.
Общие рентгенологические особенности:
- сакроилиит по данным рентгенографии (по Kelgren) или магнитно-резонансной томографии (активные воспалительные изменения в крестцово-подвздошных суставах с достоверным отеком костного мозга (остеитом), характерным для сакроилиита при СпА — рекомендации ASAS);
- пролиферация костной ткани в области суставов и энтезисов.
Общие генетические особенности:
- Повышенная ассоциация с различными генами, из которых наиболее часто встречающимся является HLA-B27.
Наличие у родственников 1-й или 2-й степени родства любого заболевания из нижеследующих:
- анкилозирующий спондилит;
- псориаз (подтвержденный дерматологом);
- увеит (подтвержденный окулистом);
- хроническое воспалительное заболевание кишечника (документально подтвержденное);
- недифференцированный спондилоартрит.
Существуют трудности с дифференциальной диагностикой аксиального спондилоартрита и псориатического артрита при вовлечении позвоночника и сопутствующем псориазе.
Диагностические критерии не всегда позволяют четко дифференцировать одно заболевание от другого.
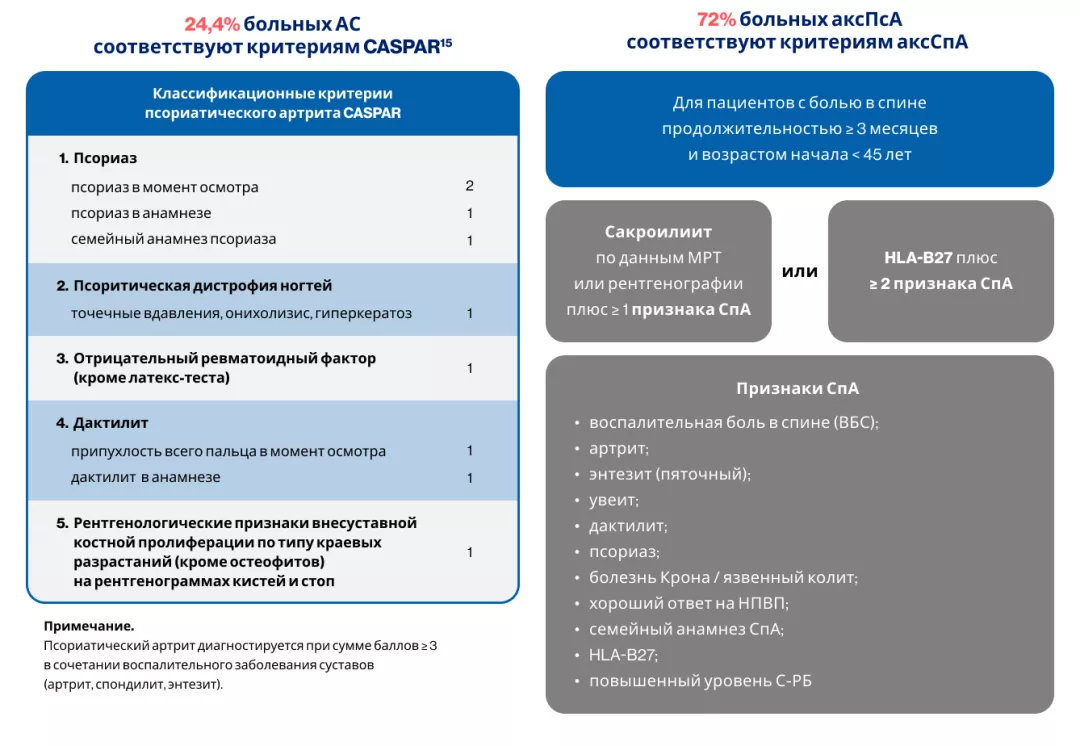
Схожие клинические проявления могут быть у пациентов как с аксСпА, так и с ПсА (сакроилиит, ВБС, псориаз и т. д.).
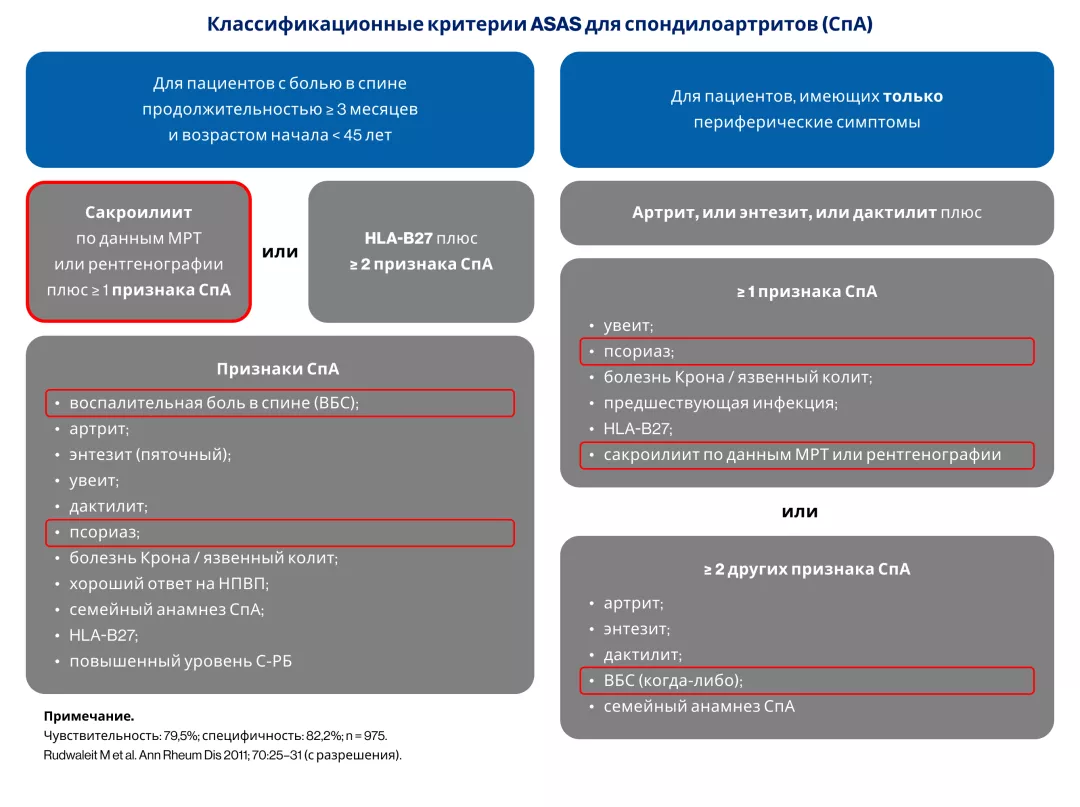
HLA-B27 обуславливает патогенетическое сходство АС и ПсА14.
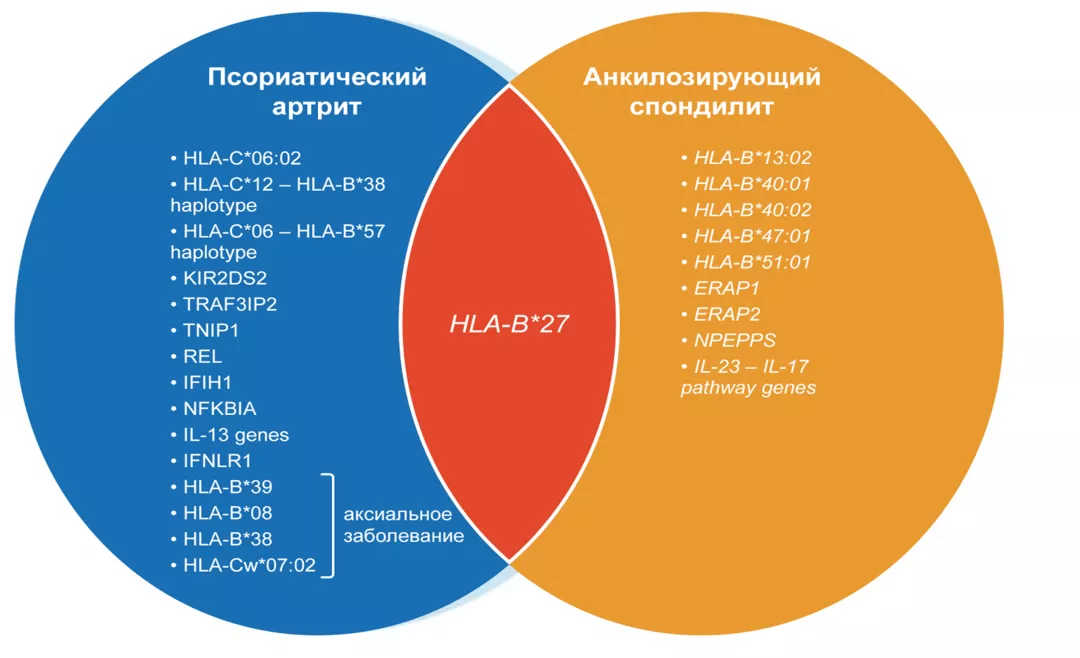
Существуют демографические и генетические различия между аксПсА и АС и АС с псориазом.
Данные сравнения когорт АС и ПсА (n = 2069 пациентов).
На момент выявления заболевания пациенты с АС моложе, преобладает мужской пол, HLA‑B*27‑положительные.
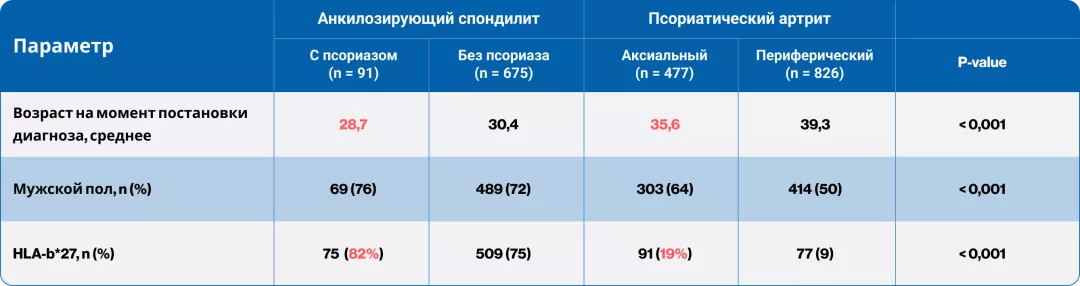
Примечание.
Адаптировано из Feld 2019 Rheumatology doi:10.1093/rheumatology/kez457.
Дифдиагностика спондилоартритов
Для выявления больных с подозрением на СпА необходимо знать основные признаки, указывающие на воспалительный характер боли в спине:
- возраст 3 мес.;
- постепенное начало;
- утренняя скованность > 30 мин.;
- улучшение при физической нагрузке;
- отсутствие улучшения в покое;
- пробуждение от боли, особенно во второй половине ночи, и уменьшение боли при вставании с постели;
- перемежающаяся боль в ягодицах.
У каждого пациента с ранним артритом, направленного к ревматологу, следует оценить предикторы персистенции активности болезни, определив число припухших и болезненных суставов, СОЭ, уровень СРБ, РФ, АЦЦП, АНФ и выполнив рентгенографию крестцово-подвздошных сочленений, мелких суставов кистей и стоп. МРТ-диагностика поможет выявить воспалительные и дегенеративные изменения, которые не видны на рентгенограмме16.
Далее подробно рассмотрим изменения в опорно-двигательном аппарате при патологиях, которые возможно спутать в процессе инструментальной диагностики спондилоартритов.
Визуализационные методы дифференциальной диагностики
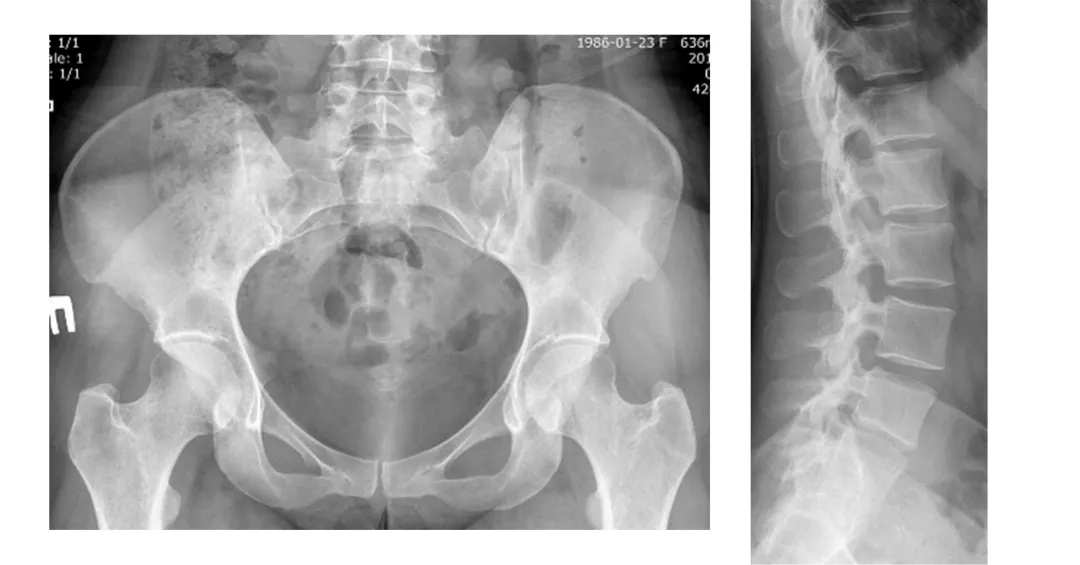
Анкилозирующий спондилит2
Анкилозирующий спондилит (АС) — хроническое воспалительное заболевание, характеризующееся преимущественным поражением энтезисов КПС и позвоночника, приводящее к остеопролиферации и структурной прогрессии позвоночника. К сожалению, на сегодняшний момент в РФ средний путь пациента от первых симптомов к диагнозу занимает около 7 лет. В большинстве случаев пациенты попадают к врачу-ревматологу в стадии, при которой уже произошли необратимые повреждения позвоночника, которых можно было бы избежать в случае более ранней постановки верного диагноза и назначения адекватного лечения. Пациенты вынуждены страдать от ограничений подвижности позвоночника, боли, повышенной утомляемости, не могут выполнять стандартные бытовые действия, например завязать шнурки. Именно поэтому крайне важно своевременно провести верную рентген‑/МРТ‑диагностику у данных пациентов. А после правильной постановки диагноза важно регулярно (не реже раза в 2 года) оценивать рентгенологическое прогрессирование2.



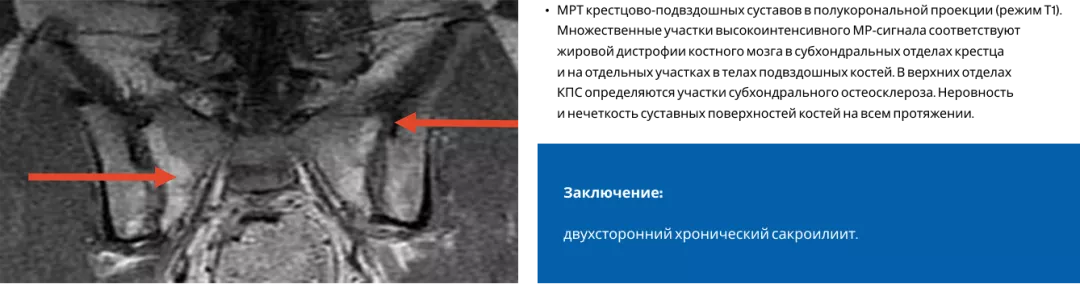
Нерентгенологический аксиальный спондилоартрит2
Нерентгенологический аксиальный спондилоартрит, как и АС, является заболеванием, в основе которого лежат воспалительные процессы в энтезисах (преимущественно КПС и позвоночника). Однако в отличие от АС на рентгене у таких пациентов вы не увидите сакроилиита. Это является дополнительным барьером для своевременной постановки диагноза у данных пациентов. При этом тяжесть симптомов у таких пациентов сопоставима с пациентами с АС. В связи с этим для выявления нр-аксСпА крайне важно проводить своевременную МРТ-диагностику2,8.


Псориатический артрит3
Псориатический артрит — заболевание, при котором в процесс могут вовлекаться как мелкие, так и крупные суставы, а также позвоночник. Структурные повреждения при ПсА являются основной причиной инвалидизации больных. Вот, к примеру, такой пациент с мутилирующим артритом не сможет выполнить элементарных движений — взять в руки ложку или мобильный телефон, застегнуть пуговицы или завязать шнурки. Все это, конечно, приносит большие страдания пациентам3,9.
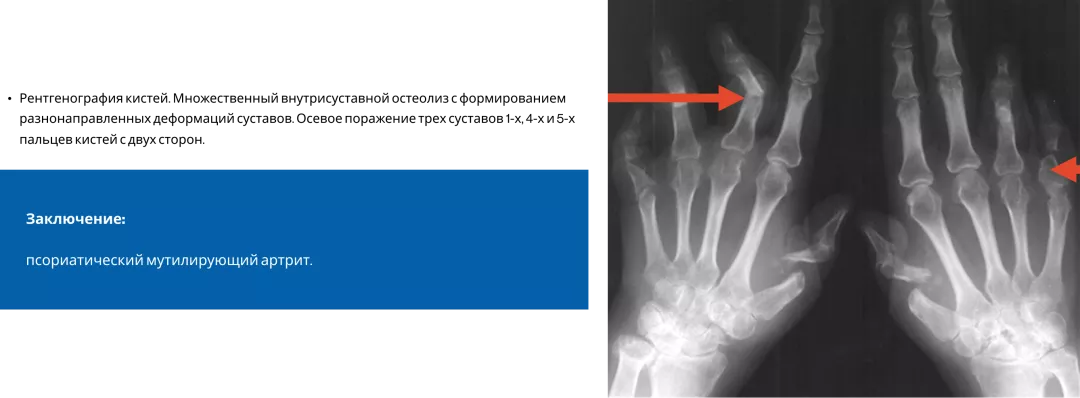
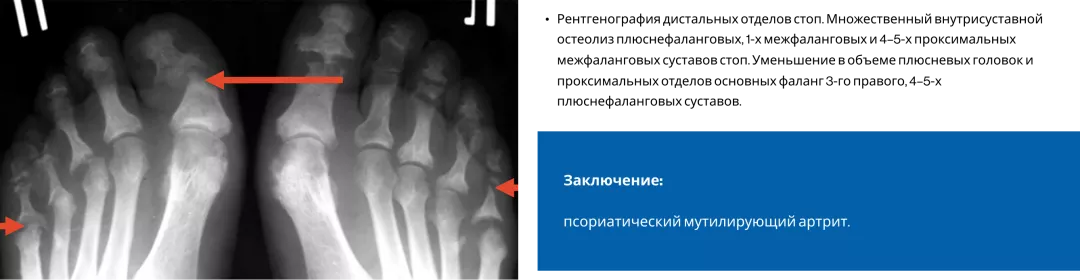
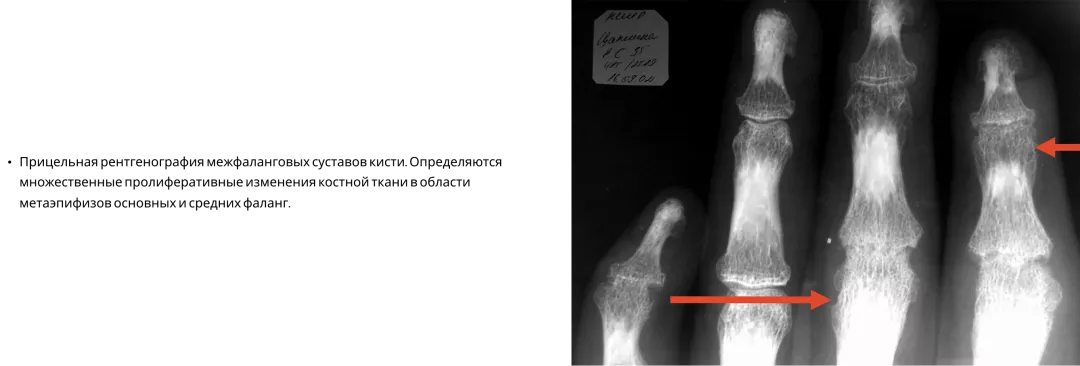
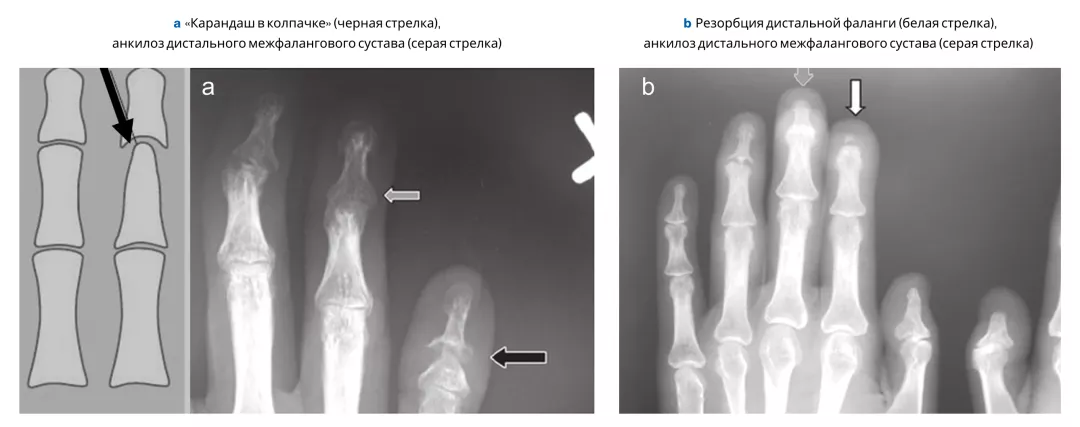
Типичные рентгенологические проявления ПсА — костные пролиферации и эрозии4
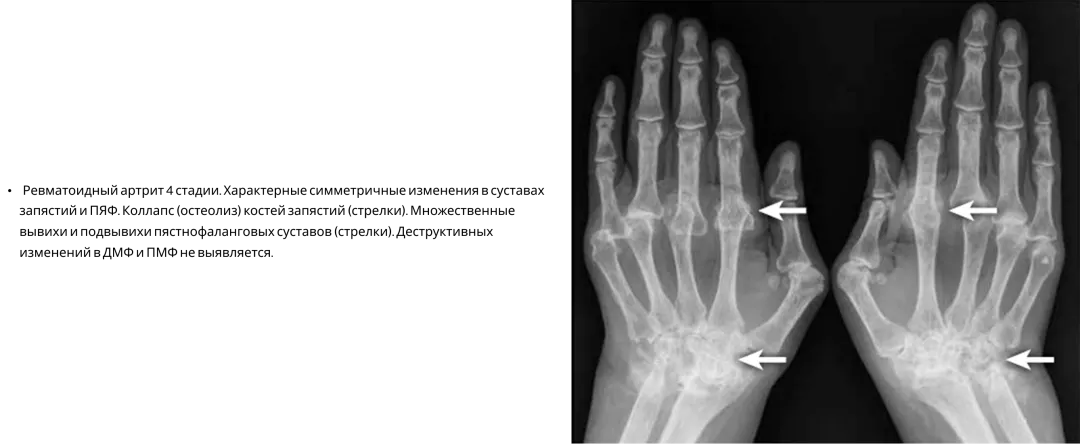
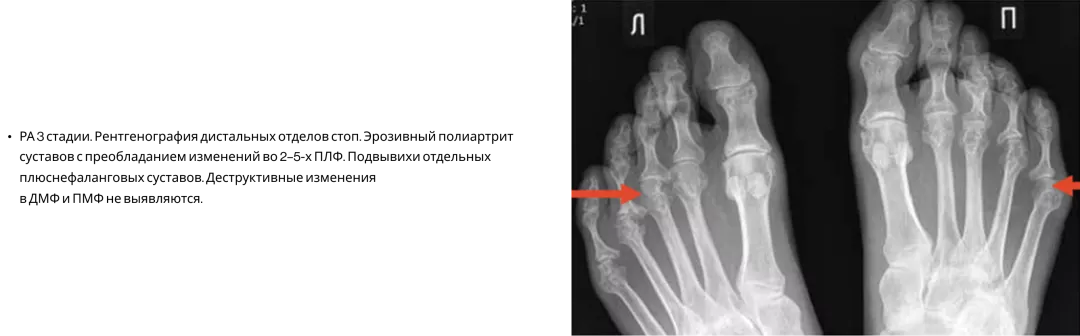
Ревматоидный артрит17
На практике ПсА часто путают с ревматоидным артритом, поскольку при обоих заболеваниях могут поражаться мелкие суставы кистей, характерны костные эрозии. В то же время для РА помимо характерных клинических симптомов есть ряд рентгенологических признаков7.
Аксиальный ПсА3
Аксиальное поражение при целенаправленном обследовании пациентов с ПсА выявляется достаточно часто — до 70% случаев; задержка в диагностике связана, как правило, с непостоянным характером воспалительной боли в спине. При вовлечении осевого скелета в воспалительный процесс при ПсА наблюдается более тяжелое течение заболевания, более высокая активность, чем у пациентов, имеющих только периферическое поражение, при этом наблюдаются более грубые структурные изменения.
В соответствии с Национальными клиническими рекомендациями по ПсА рентгенография таза и позвоночника для диагностики аксиального поражения показана всем пациентам с ПсА7.
Поражения осевого скелета при ПсА имеют свои особенности3.
Асимметричные синдесмофиты, часто малочисленны, имеют больший размер и объемную форму.
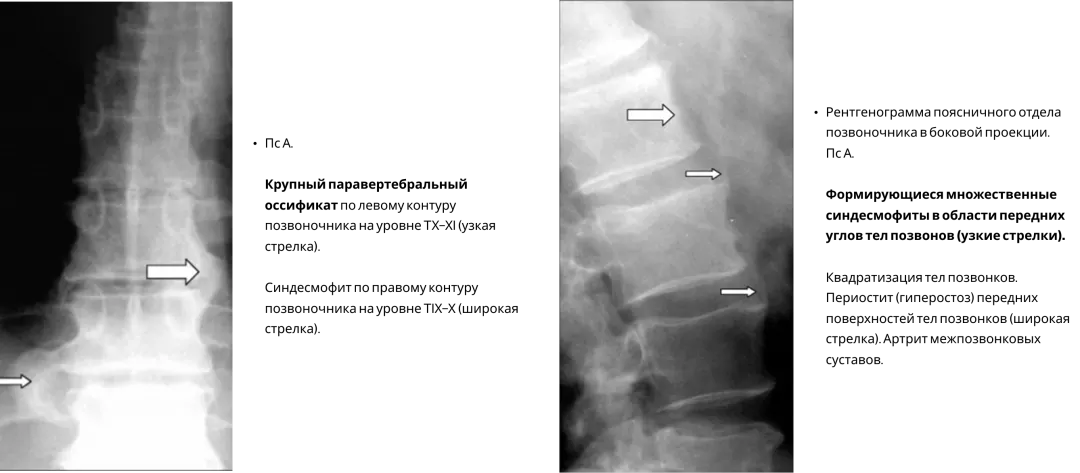
Характерными для ПсА являются паравертебральные оссификаты (см. рис.). Они имеют вытянутую форму, расположены в мягких тканях вдоль оси позвоночника, по одной из латеральных поверхностей тел позвонков и межпозвонковых дисков. В начальной стадии они не связаны костным основанием с телами позвонков. В более поздние сроки оссификаты соединяются с телами позвонков в местах прикрепления передней продольной связки позвоночника.

Сакроилиит при ПсА3
Сакроилиит при рентгенографии диагностируется примерно у 30% больных ПсА, при этом каждый четвертый (26%) пациент не жаловался на боль в спине. Поэтому наличие аксиальных поражений при ПсА необходимо активно выявлять3.
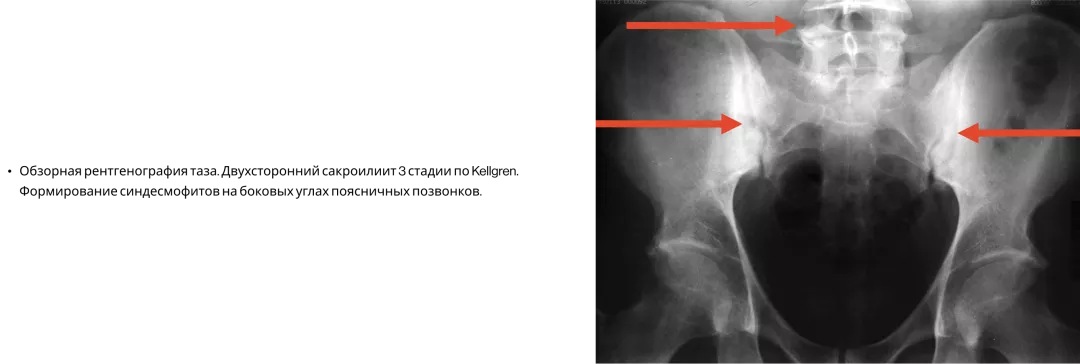
У пациентов с ПсА молчащий сакроилиит. Нужно активно выявлять ВБС!3,18
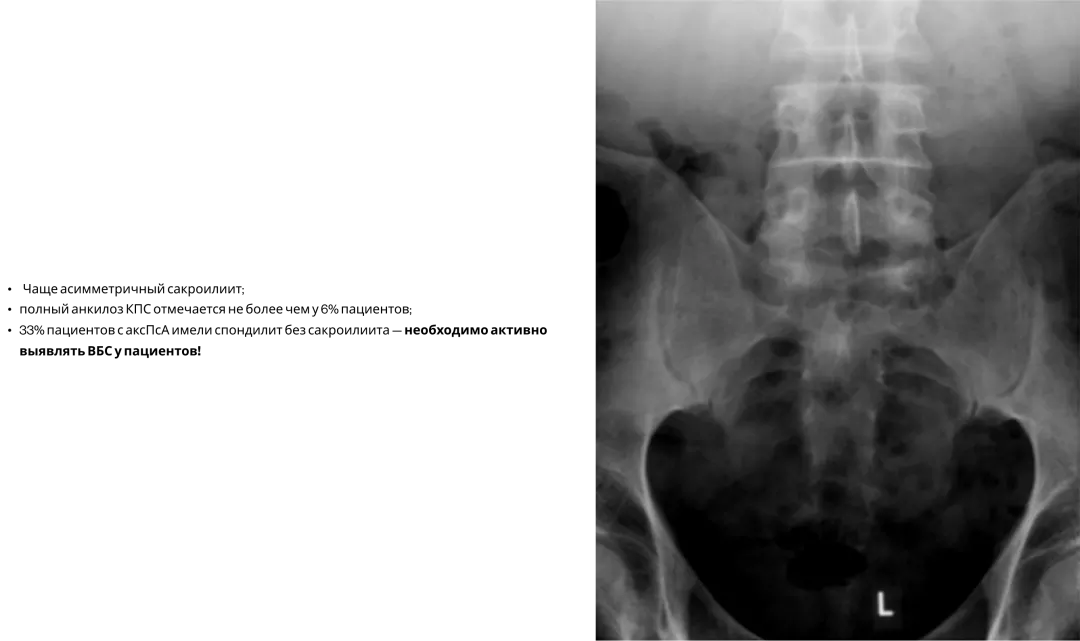
В соответствии с Национальными клиническими рекомендациями по ПсА всем пациентам рекомендуется проведение рентгенографического исследования5:

Список литературы
- Галушко Е. А., Гордеев А. В., Лила А. М. Ранний артрит и заболевания органов пищеварения. Взгляд ревматолога //Экспериментальная и клиническая гастроэнтерология. – 2021. – №. 3. – С. 186-193.
- Смирнов А. В. Атлас рентгенологической диагностики анкилозирующего спондилита (болезни Бехтерева). – 2014
- Смирнов А. В. Атлас рентгенологической диагностики псориатического артрита. – 2020
- Ying-Ying Leung, Lai-Shan Tam, Emily Wai-Lin Kun, Edmund Kwok-Ming LiHong Kong Bull Rheum Dis 2008;8:1-11
- Федеральные клинические рекомендации по ведению больных псориатическим артритом. https://rheumatolog.su/media/media/2018/07/18/clinrec_psorart.pdf
- Смирнов А. В. Атлас рентгенологической диагностики ревматоидного артрита. – 2014.
- Губарь Е.Е., Логинова Е.Ю., Коротаева Т.В. и др. Сравнительная характеристика раннего псориатического артрита с поражением и без поражения осевого скелета (субанализ общероссийского регистра пациентов с псориатическим артритом). Научно-практическая ревматология. 2019;57(6):636-641
- Lapshina S. et al. AB0696 THE PATH OF A PATIENT WITH AXIAL SPONDYLOARTHRITIS TO DIAGNOSIS IN RUSSIA, DATA FROM THE EMAS SURVEY. – 2020.
- Deodhar A. et al. Secukinumab improves signs and symptoms of non‐radiographic axial spondyloarthritis: primary results of a randomized controlled phase III study //Arthritis & Rheumatology. – 2020.
- Feld J, et al. Nat Rev Rheumatol 2018;14:363–71.
- Protopopov M, Poddubnyy D, Expert Rev Clin Immunol. 2018;14:525–533.
- Poddubnyy D, et al. Ann Rheum Dis. 2011;70:1369–1374.
- Sieper J, van der Heijde D, Arthritis Rheum. 2013;65:543–51.
- Joy Feld et al. Axial disease in psoriatic arthritis and ankylosing spondylitis: a critical comparison. Nature reviews. Rheumatology | 13 May 2018.
- Jadon DR, Sengupta R, Nightingale A, et al. Ann Rheum Dis 2017;76:701–707.
- Чичасова НВ. Дифференциальная диагностика при поражении суставов и позвоночника. Современная ревматология. 2020;14(2):14–19. DOI: 10.14412/1996-7012-2020-2-14-19.
- Смирнов А. В. Атлас рентгенологической диагностики ревматоидного артрита. – 2020.
- Jadon, D. R. et al. Axial disease in psoriatic arthritis study: defining the clinical and radiographic phenotype of psoriatic spondyloarthritis. Ann. Rheum. Dis. 76, 701–707 (2017).
11561506/SEC/web/12.25