Elementos clave para la evaluación clínica del lactante hipotónico
La evaluación clínica del lactante hipotónico constituye un proceso de suma importancia para la caracterización de la hipotonía. En este sentido, el registro exhaustivo de los antecedentes familiares y las variables que conforman la historia prenatal/perinatal han permitido la obtención de un diagnóstico etiológico preciso en el 50 % de los recién nacidos y lactantes afectados1.
Sobre este punto, resulta esencial comprender en profundidad los criterios médicos establecidos para la exploración adecuada del lactante hipotónico, además de las ventajas que ofrece al momento de definir correctamente sus causas centrales o periféricas. En el artículo preparado a continuación, usted conocerá los distintos componentes que articulan la evaluación clínica del lactante hipotónico y su implementación en el diagnóstico diferencial.
Evaluación clínica del lactante hipotónico: perspectivas de análisis contemporáneo
La evaluación clínica del lactante hipotónico debe orientarse hacia la investigación de aspectos relevantes como antecedentes familiares/personales y el estado de salud actual del recién nacido o lactante. La recolección y organización de los datos puede segmentarse mediante el uso de herramientas como:
Anamnesis e historia clínica
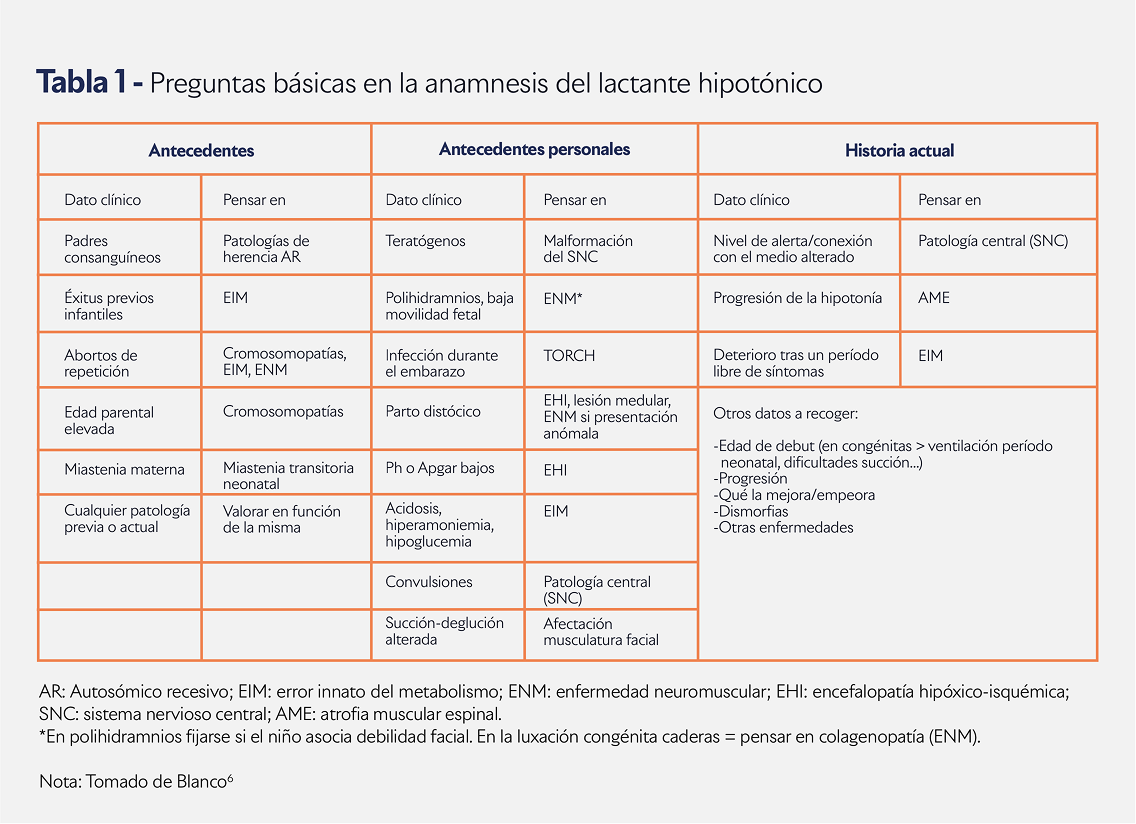
Dentro de la anamnesis e historia clínica del paciente, se sugiere seguir el siguiente orden2,5:
• Antecedentes prenatales y perinatales: disminución de los movimientos fetales, y oligos/ polihidroamnios. Estos elementos advierten una hipotonía cuyo origen se sitúa en enfermedades neuromusculares. Otros factores de consideración son la edad materna avanzada (aneuploidía), nacimiento prematuro, bajo peso al nacer, retraso en el crecimiento, enfermedades maternas previas (Diabetes mellitus, lupus, hiperlaxitud articular, miotonía, miastenia, epilepsia), exposición a teratógenos, diabetes gestacional, consumo de alcohol/drogas. En cuanto a las patologías perinatales, se tienen en cuenta la presentación anómala, trauma durante el parto, convulsiones neonatales, alteraciones metabólicas, alteración de la deglución-succión, Apgar bajo al nacer, hipoxia, artrogriposis, hiperbilirrubinemia, ventilación asistida, entre otras.
• Antecedentes familiares: se examinan los grados de consanguinidad con un rango de al menos 3 generaciones. Aquí se incluyen factores como edad paterna avanzada, abortos recurrentes, muertes prematuras en familiares, miotonía materna o enfermedades cardíacas; todos indicadores de síndrome hipotónico con causas metabólicas y/o genéticas.
• Antecedentes patológicos: infecciones maternas (Herpes simple, rubéola, CMV, etc.), internaciones previas y sus causas, intoxicación por ingesta de alimentos o trabajo de los padres. También se consulta sobre signos o síntomas como pie cavo o miotonías, hipertermia maligna, y fatigabilidad entre los miembros de la familia.
• Localidad: reconocimiento de la zona por casos de botulismo o cercanía de fábricas.
• Evolución posnatal: seguimiento de los hitos de desarrollo motor, así como las pautas de peso y crecimiento.
• Síntomas asociados: salivación excesiva y/o espesa, estreñimiento, diarrea y fiebre.
• Evolución de la hipotonía: se establece con exactitud la instalación de la hipotonía (aguda, subaguda, crónica) y sus fluctuaciones. Muy importante clasificar su desarrollo, es decir, si ha tenido un curso estático o progresivo en el recién nacido o lactante hipotónico.
Una vez recopilada esta información, es posible proponer un diagnóstico preliminar que servirá de base para encauzar el diagnóstico diferencial (Ver Tabla 1).
Examen físico
Además de la observación de la postura espontánea y la evaluación del tono muscular para identificar signos de alarma en recién nacidos o lactantes, la evaluación clínica del lactante hipotónico debe consignar la presencia de dismorfias, insuficiencias respiratorias, visceromegalia (con énfasis en hepatomegalia), hernias o anomalías faciales (debilidad de la musculatura fácil, macroglosia, cataratas, asimetría facial, y facies toscas). Asimismo, el examen físico inspecciona si hubo pérdida de sensibilidad, el trofismo de la masa muscular y el perímetro cefálico1,4.
Evaluación de la fuerza muscular
En esta instancia se debe valorar la potencia de la contracción muscular del recién nacido o lactante a través de la movilización de sus extremidades y la sujeción a los objetos frente a la resistencia ejercida por la fuerza del médico evaluador (si la edad lo permite).
De este modo, la escala de medición de los movimientos (Ver Tabla 2) se adaptará según la edad y situación clínica del paciente. Por otro lado, la evaluación de la fuerza también podrá estimarse mediante la observación del llanto, succión, esfuerzo respiratorio y expresiones faciales.
Con estos elementos, se realizará una descripción del nivel de fuerza, englobando la distribución de la debilidad, sea esta generalizada o en ciertas secciones corporales (proximal, distal, unilateral, etc.), así como cualquier afectación facial o muscular (falta de mímica facial, facie alargada, deglución, respiración, entre otras)1-3.
Evaluación de la fuerza muscular
La evaluación de los reflejos osteotendinosos en los cuatro miembros permite establecer la indemnidad del reflejo miotático. Siempre deben ser simétricos. Así, la evaluación clínica del lactante hipotónico debe tener en cuenta la ponderación de los reflejos (maseterino, bicipital, braquiorradial, rotuliano, aquiliano) en la medida que1-3:
• La hipotonía de causa central manifiesta reflejos osteotendinosos están presentes y/o exaltados. En este sentido, la hiperreflexia comprende un aumento del área flexógena, clonus y difusión. No obstante, un clonus de 10 batidas se considera esperable en lactantes hasta los 3 meses. Mientras que 10 % de la población posee difusión del reflejo rotuliano (normal hasta los 8 meses) si no está asociado con otra focalidad neurológica y el reflejo plantar extensor puede aparecer hasta el año.
• La hipotonía de causa periférica se caracteriza por reflejos osteotendinosos ausentes.
Pruebas complementarias
Los análisis de laboratorio proporcionan información precisa que contribuye a la definición del cuadro etiológico de recién nacidos o lactantes. Es necesario asociar los datos de la historia clínica detallada y los signos clínicos relacionados con la hipotonía para decidir qué estudios complementarios se van a solicitar. Inicialmente, se debe definir si la hipotonía es de causa central o periférica asociando la evaluación del tono muscular, la fuerza muscular y los reflejos osteotendinosos.
Al respecto, los casos de hipotonía central deben descartar minuciosamente cuadros sistémicos (sepsis, hiperglucemia o alteraciones iónicas). También se deben realizar ecografías (cerebrales, cardíacas y abdominales) para identificar posibles calcificaciones intracraneales y hepatoesplenomegalia1,5.
Finalmente, se pueden ordenar RMN cerebral o medular para ver lesiones ubicadas en esta zona, pruebas metabólicas y el cariotipo molecular (array CGH) cuando haya convergencia de signos y síntomas de hipotonía central y dismorfia.
Por otro lado, la evaluación clínica del lactante hipotónico de causa periférica requiere análisis centrados en la medición de la enzima creatina quinasa (CK), pues su incremento se relaciona con distrofias musculares congénitas o enfermedad de Pompe. Sin embargo, se debe manejar con cuidado este acercamiento etiológico inicial en la medida que los neonatos presentan índices elevados transitorios en la etapa de posparto.
En efecto, los estudios fisiológicos de velocidades de conducción nerviosa (VCN), estimulación repetitiva y electromiogramas combinados con RMN muscular, biopsias y estudios genéticos aportan mayores certezas en el diagnóstico diferencial de miopatías, Atrofia Muscular Espinal (AME) y dismorfias musculares congénitas1,5.
La evaluación clínica del lactante hipotónico implica el seguimiento oportuno de los aspectos relevantes del recién nacido o lactante. Los criterios médicos deben unificar la información recopilada en la historia clínica, el examen físico, la evaluación del tono muscular, los reflejos osteotendinosos y las pruebas complementarias para consolidar un diagnóstico diferencial. Sólo así se puede definir correctamente las causas de la hipotonía e iniciar el tratamiento correspondiente de acuerdo a su origen central, periférico o mixto.

Referencias
- 1. Bodensteiner J. The Evaluation of the Hypotonic Infant. Semin Pediatr Neurol [Internet]. 2008 [Citado 1 de noviembre 2024];15(1), 10–20. Disponible en: https://sci-hub.se/10.1016/j.spen.2008.01.003
- Hartley L, Ranjan R. Evaluation of the floppy infant. Paediatr Child Health [Internet]. 2015 [Citado 1 de noviembre 2024];25(11):498–504. Disponible en: https://www.paediatricsandchildhealthjournal.co.uk/article/S1751-7222(15)00160-2/abstract
- Peredo D, Hannibal M. The floppy infant: evaluation of hypotonia. Pediatr Rev [Internet]. 2009 [Citado 1 de noviembre 2024];30(9):66-76. Disponible en: https://doi.org/10.1542/pir.30-9-e66
- Jain RK, Jayawant S. Evaluation of the floppy infant. Paediatr Child Health [Internet]. 2011 [Citado 1 de noviembre 2024];21(11):495–500. Disponible en: http://dx.doi.org/10.1016/j.paed.2011.06.002
- Carrera IM, Hidalgo ML. Enfoque diagnóstico del lactante hipotónico. Protoc diagn ter pediatr [Internet]. 2022 [Citado 1 de noviembre 2024];1:217-225. Disponible en: https://www.aeped.es/sites/default/files/documentos/23_0.pdf
- Blanco R, Álvarez N. Mesa Redonda: Avances en Neurología pediátrica. Bol Pediatr [Internet]. 2023 [Citado 1 de noviembre 2024]; 63: 21-29. Disponible en: https://sccalp.org/uploads/bulletin_article/pdf_version/1693/BolPediatr2023_63_21-29.pdf